

Cirugía bariátrica: análisis de los 80 primeros casos
en un centro de especialidades en el Oriente ecuatoriano
Bariatric surgery: analysis of the first cases in a specialty
center in eastern ecuadorian
Recibido: 07-05-2021
Aceptado: 11-02-2022
Publicado: 31-03-2022
Revista MetroCiencia
Volumen 30, Número 1, 2022
Editorial Hospital Metropolitano
Mauricio Palacios1; Juan Fernando Salazar2; Jonathan Jerez3; Roberto Ramos4; Karla Rivera5
El objetivo principal de este estudio es presentar los resultados del programa de cirugía bariátrica y metabólica implementado en un centro de especialidades en la ciudad de Puyo, Ecuador. Se trata de un estudio retrospectivo de 80 pacientes que cumplieron indicaciones internacionales para ser sometidos a procedimientos bariátricos, la población tiene una edad promedio de 29,9 años, son preferentemente de sexo femenino (52,5%), El procedimiento más frecuente fue el bypass gástrico con 51 procedimientos. El porcentaje de pérdida de peso total calculado en la serie (%TWL) fue 23,7% en el primer año. El porcentaje de pérdida de exceso de peso (%EWL) fue 52,4% en el primer año.
Palabra Claves: cirugía bariátrica, bypass gástrico, manga gástrica, obesidad.
The main objective of this study is to present the results of the metabolic and bariatric surgery program implemented in a specialty center in the city of Puyo, Ecuador. This is a retrospective study of 80 patients who met international indications to undergo bariatric procedures, the population has an average age of 29.9 years, they are preferably female (52,5%), the most frequent procedure was gastric bypass with 51 procedures. The percentage of total weight loss calculated in the series (%TWL) was 23,7% in the first year. The percentage of excess weight loss (%EWL) was 52,4% in the first year.
Keywords: bariatric surgery, gastric bypass, gastric sleeve, obesity.
Mauricio Palacios
![]() https://orcid.org/0000-0002-1153-5145
https://orcid.org/0000-0002-1153-5145
Juan Fernando Salazar
![]() https://orcid.org/0000-0002-8105-6553
https://orcid.org/0000-0002-8105-6553
Jonathan Jerez
![]() https://orcid.org/0000-0002-3691-9102
https://orcid.org/0000-0002-3691-9102
Roberto Ramos
![]() https://orcid.org/0000-0002-7404-8002
https://orcid.org/0000-0002-7404-8002
Karla Rivera
![]() https://orcid.org/0000-0003-0935-0843
https://orcid.org/0000-0003-0935-0843
 |
Este artículo está bajo una licencia de Creative Commons de tipo Reconocimiento – No comercial – Sin obras derivadas 4.0 International. |
*Correspondencia: juanf_0071@hotmail.com
La obesidad es una de las enfermedades de mayor relevancia en nuestro tiempo. Se la conoce como “la pandemia del siglo XXI” y se asocia a problemas de salud de gran impacto médico, como la diabetes mellitus, infarto agudo de miocardio, accidente cerebrovascular, entre otros, condiciones que son identificadas como las principales enfermedades no transmisibles y primeras causales de mortalidad en muchos países del mundo1. Es por eso que, actualmente, abarcan una gran parte de la atención de los entes regulatorios de la salud más importantes del mundo2.
En Ecuador, según el Instituto Ecuatoriano de Estadística y Censos (INEC) y la encuesta ENSANUT, se estima que cerca del 62,8% de la población mayor de 20 años presenta obesidad y sobrepeso. De igual manera, se reportan, como las principales causas de mortalidad, la diabetes mellitus tipo II, infarto agudo de miocardio y enfermedades cerebrovasculares3; por tanto, la obesidad y prevención de sus complicaciones debería ser considerada como un pilar en la atención primaria de salud1,3.
La OMS recomienda, en un primer término, una terapia conservadora, fundamentada en una dieta balanceada, ejercicio y cambios en el estilo de vida, estrategias útiles en el manejo de cualquier grado de sobrepeso y obesidad. Sin embargo, en pacientes con obesidad mórbida tratados de manera conservadora, se presenta un importante porcentaje de re-ganancia de peso y bajo control de enfermedades asociadas4. Desde el 2006 la OMS reconoce y avala la cirugía bariátrica como el tratamiento más efectivo para tratar obesos con índice de masa corporal (IMC) superior a 40 kg/m2, o superior a 35 kg/m2 en asociación con otras enfermedades producidas o agravadas por la obesidad; estas comorbilidades incluyen: diabetes mellitus, hipertensión arterial, apnea obstructiva del sueño, enfermedad por reflujo gastroesofágico, enfermedades osteomusculares, entre otras. Este abordaje tiene el potencial de obtener, al mismo tiempo, tanto la reducción del peso, como su mantenimiento de manera prolongada y recuperación total o parcial de dichas comorbilidades.
Con la introducción de la cirugía laparoscópica, la cirugía bariátrica por mínima invasión se ha transformado en parte importante en los protocolos de manejo de obesidad, encontrando resultados muy satisfactorios en su aplicación conjunta con equipos multidisciplinarios.
Los objetivos de la cirugía bariátrica son lograr y mantener una pérdida del 50% del peso excesivo, en conjunto con los cambios fisiológicos que permitirán el control de muchas de sus comorbilidades5.
Presentar la experiencia de dos años en cirugía bariátrica en un centro de especialidades en Puyo, Ecuador, con el propósito de validar las indicaciones empleadas en nuestro centro, y relacionar los resultados con aquellos de series internacionales.
Estudio retrospectivo y descriptivo desarrollado en la clínica de especialidades GADYTRA en Puyo, Ecuador, en un periodo comprendido entre el 1 de enero 2018 y 1 enero 2020.
La información se recopiló de los archivos digitales de los pacientes que cumplieron los criterios para ser ingresados en el programa de cirugía bariátrica de nuestro centro, que incluyen:
Los pacientes aceptados en el programa cumplen un periodo de preparación en prequirúrgico, este tiempo varía de acuerdo con cada paciente, teniendo un tiempo de preparación no menor a 3 semanas para completar valoraciones preoperatorias y metas como reducción de peso. Estas valoraciones incluyen: departamento de salud mental, medicina interna, gastroenterología, equipo quirúrgico y se realizan exámenes complementarios como: ecografía de abdomen, radiografía de tórax, electrocardiograma y endoscopia preoperatoria en todos los casos.
Las comorbilidades consideradas fueron hipertensión arterial, diabetes mellitus tipo II, resistencia a la insulina, apnea obstructiva del sueño, enfermedad por reflujo gastroesofágico, dislipidemia y trastornos osteomusculares que imposibiliten las actividades de la vida diaria. Dichas variables fueron medidas, además, al primer año postoperatorio para poder establecer una relación de su manejo.
Además, se incluyeron variables demográficas como edad, sexo, IMC de ingreso, IMC a los 12 meses postoperatorios, el porcentaje de pérdida de peso total (%TWL), el porcentaje de pérdida de exceso de peso (%EWL); y, variables propias del procedimiento quirúrgico, como tipo de cirugía, tiempo quirúrgico, complicaciones postoperatorias y controles postquirúrgicos con el equipo multidisciplinario.
Para la recolección ordenada de información, se utilizó una hoja de Excel 2020 a la que tuvieron acceso únicamente los autores principales; el análisis estadístico se realizó en el programa estadístico JASP versión 0.14.1. Para el análisis descriptivo de variables cuantitativas se utiliza medias, promedio, desviación estándar, mínimos y máximos. Para el análisis descriptivo de variables cualitativas se utiliza frecuencias y proporciones, los resultados se expresan en gráficos y tablas.
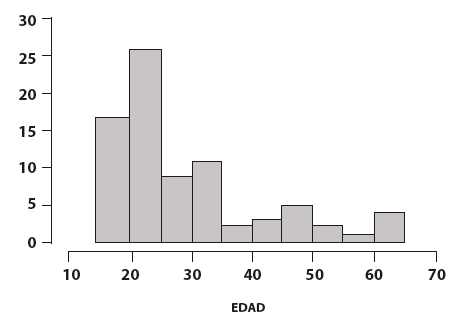
La población total que participó en el estudio (n= 80) tiene un promedio de edad de 29,9 años con una desviación estándar (DE) de 12 años, un mínimo de 18 años y un máximo de 65 de años encontrándose la mayoría entre los 20 y 35 años (Figura 1).
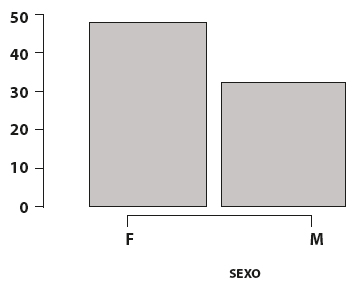
Cuarenta y ochopacientes (52,5%) fueron del sexo femenino y 32 del sexo masculino (47,5%) (Figura 2).
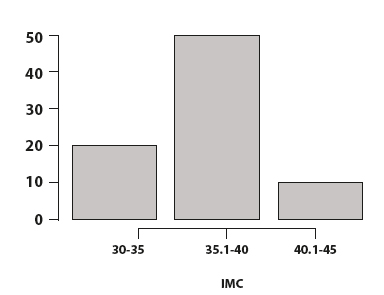
El IMC promedio al ingreso fue de 36,1, con una desviación estándar (DE) de 3,5, un mínimo de 29,5 y un máximo de 43, la mayoría de los pacientes se ubicaron en un IMC entre 35,1 y 40 (Figura 3).
Las comorbilidades más frecuentes fueron hipertensión arterial (71,4 %), diabetes mellitus tipo II (61,9%), dislipidemia (35,5%). (29 pacientes), y alteraciones osteomusculares.
Procedimiento quirúrgico
Todos los procedimientos quirúrgicos se realizan en nuestro centro que cuenta con un quirófano con tecnología de punta diseñado para cirugía laparoscópica de complejidad; así mismo, cuenta con insumos y equipo para procedimientos anestésicos y endoscópicos avanzados. El quirófano se encuentra equipado con una torre laparoscópica de alta definición, equipo de energía ultrasónica y todos los equipos médicos para el manejo postquirúrgico satisfactorio. No se dispone de UCI en el centro, sin embargo se maneja convenios con instituciones privadas en caso de necesitar las instalaciones.
En total se realizaron 80 cirugías, 4 cirugías revisionales, con conversión de manga gástrica a bypass gástrico (5%), 51 bypass gástricos laparoscópicos (63,7%) y 25 mangas gástricas laparoscópicas (31,2%). Los 4 pacientes sometidos a cirugías revisionales, tuvieron la cirugía bariátrica en otros centros. Los 4 sometidos previamente a manga gástricas laparoscópicas, 3 acudieron a nuestro programa por re-ganancia de peso, y 1 por enfermedad por reflujo gastroesofágico posquirúrgico severo. En todos los casos se realizó un bypass gástrico laparoscópico.
La técnica utilizada para el bypass gástrico laparoscópico consistió en: paciente colocado en posición francesa con el cirujano principal entre las piernas, dos ayudantes para manejar la óptica de 30 grados, separador hepático y pinza de ayuda. Se forma un pouch gástrico de 30 a 50 ml con cargas azules de 45 mm, se realiza refuerzo de la línea de grapas en el pouch gástrico y en el remanente gástrico con sutura continua de polipropileno, posteriormente se confecciona una gastro-entero-anastomosis con un asa ascendida desde 150 cm desde el ángulo de Treitz y una entero-entero-anastomosis a 100 cm de la anastomosis previa. Para la confección de las anastomosis se utilizan cargas blancas de 60 mm, se realiza síntesis de bocas anastomóticas con sutura continua de polipropileno en dos capas, sobre calibrador n° 36 french; la sección intestinal entre anastomosis se realiza con una carga blanca de 60 mm para destrucción del omega y formación de la Y de Roux. Se cierra brechas mesentéricas con suturas continuas de prolene 2.0 y se realiza prueba de permeabilidad con azul de metileno.
La técnica utilizada para la manga gástrica consiste en: paciente colocado en posición francesa con el cirujano principal entre las piernas, dos ayudantes para manejar la óptica de 30 grados, separador hepático y pinza de ayuda, se emplea calibrador n° 36 french, y se realiza sección gástrica en manga vertical con cargas verdes de 60 mm y azules de 60 mm, se realiza refuerzo de línea de grapado con sutura transfictiva continua de polipropileno, se realiza prueba de permeabilidad con azul de metileno.
El tiempo quirúrgico promedio para el bypass gástrico laparoscópico fue de 160 minutos, y el tiempo promedio para manga gástrica fue de 100 minutos. El tiempo de hospitalización promedio fue 3,5 días (2 a 12 días). Observamos una complicación mayor (hemoperitoneo) que corresponde al 1,2 % de los casos, que requirió reintervención para manejo de sangrado activo, transfusión de hemoderivados y referencia para estabilización a la unidad de cuidados intensivos de un centro de mayor complejidad, con resolución completa del cuadro a los 7 días. Otras complicaciones menores fueron infección de sitio quirúrgico, incluyendo seromas y colecciones purulentas en los puertos laparoscópicos, en el 18,1% de los pacientes. No hubo mortalidad en nuestra serie.
El IMC a los 12 meses postoperatorios tuvo un promedio de 34,4 (rango 28,1 a 38,7), con la mayoría de los pacientes en el grupo de IMC de 35 o menos (Figura 4).
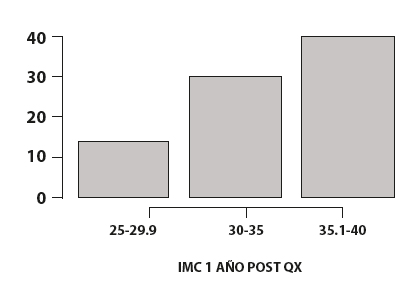
El porcentaje de pérdida de peso total calculado en la serie (%TWL) fue 23,7% en el primer año. El porcentaje de pérdida de exceso de peso (%EWL) fue 52,4% en el primer año. El porcentaje de pérdida de peso total (%TWL) y porcentaje de pérdida de exceso de peso (%EWL) fue mayor en pacientes sometidos a bypass gástrico laparoscópico en comparación con manga gástrica laparoscópica, teniendo un %TWL de 22,4% y un 55,2% de % EWL para bypass gástrico laparoscópico y un 20,1% de %TWL y un 50,1 de %EWL para manga gástrica laparoscópica.
Variación de las comorbilidades
Para el análisis de las principales comorbilidades encontradas en la serie, se interpretó como remisión de la enfermedad la ausencia total de medicación para lograr el control de la patología y se entendió como mejoría de la enfermedad, el retiro de un fármaco o reducción de la dosis de este para mantener una HbA1c por debajo de 6,0% para DMII, una presión arterial por debajo de 130/80 mmHg para HTA, y valores normales de lípidos para dislipidemias.
En relación con las comorbilidades a los 12 meses postoperatorios, de 50 pacientes con diabetes mellitus tipo 2, 35 no utilizaron medicamentos (remisión del 70%), 1 paciente redujo a un solo fármaco, y 11 pacientes mantuvieron más de un fármaco. De 57 pacientes con HTA, hubo una remisión en 78,9% de los pacientes, mientras que 7% necesitó un fármaco, y 14% mantuvo su tratamiento habitual. 15 pacientes con dislipidemia pudieron suspender su medicación, con una remisión del 70%.
Manejo multidisciplinario
Existe un adecuado apego al manejo multidisciplinario, la consulta inicial postcirugía se realiza a los 7 días de la intervención con un 100% de adherencia a la misma, además se mantiene controles periódicos cada tres meses con todos los miembros del equipo, incluyendo el servicio de psicología para apoyo y consejería postquirúrgica, medicina interna, gastroenterología y especialidades específicas de acuerdo con la patología de cada paciente, con una adherencia del 65% a las consultas instauradas. El seguimiento por el departamento de nutrición para suplementación proteica y vitamínica en el postquirúrgico se realiza mensualmente hasta los 6 primeros meses postquirúrgicos, posteriormente cada 3 meses, con una adherencia del 75% a las citas instauradas.
En este reporte, se presentan los resultados del programa de cirugía bariátrica y metabólica en un centro de especialidades en la ciudad del Puyo-Ecuador. El equipo multidisciplinario para elegir a aquellos pacientes tributarios de estos procedimientos, está conformado por el servicio de salud mental, el departamento de nutrición, el servicio de medicina interna, gastroenterología y el servicio de cirugía general y laparoscópica, con un equipo de cirujanos con entrenamiento en obesidad. Además se realizan valoraciones prequirúrgicas de acuerdo a cada comorbilidad de los pacientes; esto se encuentra en relación con la mayoría de la bibliografía internacional. Skye Marshall et al. en 20206 y Nicholas Forgione en 20187, en revisiones actuales, reafirman la importancia de la participación intensiva de un equipo multidisciplinario para manejo de pacientes con obesidad que cumplen criterios para tratamiento quirúrgico; pues se demuestra que la intervención conjunta, mejora y mantiene la pérdida de peso postquirúrgica y permite conservar un equilibrio en la salud mental y física con un uso racional de los recursos médicos6.
Además, los pacientes incluidos en nuestra serie cumplen con las indicaciones internacionales para cirugía bariátrica y metabólica publicadas por el National Institute of Healt (NIH) en el consenso de cirugía bariátrica de 19918 y por el Interdisciplinary European Guidelines on Metabolic and Bariatric Surgery, conforme a su edad.
En cuanto a los resultados encontrados, en nuestra serie existe un predominio del sexo femenino; esto se encuentra en relación con los resultados publicados por Barrero A. et al.9 y por Guzmán S et al.10 en series de cirugía bariátrica en poblaciones latinoamericanas, datos similares a la mayoría de reportes internacionales, además, la edad promedio de esta y otras 3 series11-13, varían entre 36 y 43 años.
Las principales comorbilidades encontradas fueron: DMII, HTA, dislipidemia y la apnea obstructiva del sueño, dato que concuerda con los resultados publicados por la mayoría de la bibliografía internacional que describen como comorbilidades asociadas a la obesidad, a múltiples alteraciones metabólicas como hiperglucemia, resistencia a la insulina, hipertensión, DMII y enfermedades cardiovasculares9,14,15.
En la actualidad, los procedimientos bariátricos más utilizados en el mundo son la manga gástrica laparoscópica y el bypass gástrico laparoscópico16,17 siendo la manga gástrica el procedimiento más realizado y con tendencia al alza en los últimos años16. Estos datos son comparables con los nuestros, sin embargo, en nuestro centro existe una mayor preferencia por el bypass gástrico laparoscópico que constituye 68,7% del total de los procedimientos quirúrgicos realizados, incluyendo el 5% de cirugías revisionales que fueron conversiones de manga gástrica a bypass gástrico.
Tanto la manga gástrica laparoscópica como el bypass gástrico han mostrado ser eficientes en cuanto a la remisión de enfermedades asociadas a la obesidad como la DMII, la hipertensión arterial y la dislipidemia, Ammar W. et al. en 2020, reportan en su serie que los principales factores de riesgo cardiovasculares se redujeron posterior a cirugía bariátrica de la siguiente manera: HTA en un 47%, DMII 50% y dislipidemia en un 78% a los 6 meses postoperatorios siendo el principal procedimiento realizado la manga gástrica14,18; sin embargo, el bypass gástrico laparoscópico ha demostrado ser una intervención con mejor control de enfermedades como la DMII y HTA comparado con la manga gástrica, evidenciando tasas superiores de remisión hasta 5 años posteriores al procedimiento19,20, estos datos se encuentran en consonancia con nuestros resultados, en donde del total de las intervenciones, un 68,7% fueron bypass gástricos laparoscópicos y un 31,3% fueron mangas gástricas laparoscópicas, con lo se logró obtener una remisión total del 70% de DMII, 78,9% de HTA y del 70% de dislipidemia, datos bastante alentadores; sin embargo, al ser apenas considerados los 12 primeros meses de seguimiento postoperatorio para el reporte de resultados, esperamos que los valores de remisión total a los 2,3 o 5 años de seguimiento, sean inferiores.
De las 4 cirugías revisionales realizadas, se decidió conversión de manga gástrica a bypass gástrico, pues está demostrado en la literatura que el bypass permite un adecuado manejo de la re-ganancia de peso y de patologías como el reflujo gastroesofágico por su doble mecanismo de acción21,22.
En nuestra serie presentamos el 1,2% de complicaciones, incluyendo un sangrado postquirúrgico posterior a un bypass gástrico, que requirió reintervención por laparoscopía y reanimación en la unidad de cuidados intensivos, la mortalidad fue 0%. En el artículo publicado por Fang J et al.21, se reporta que el bypass gástrico es la cirugía que tiene mejores resultados en el control de enfermedades asociadas a la obesidad, sin embargo, es el procedimiento operatorio más mórbido en cuanto a complicaciones postoperatorias inmediatas, datos que se relacionan con nuestros resultados, en la que la única reintervención fue posterior a un bypass gástrico, así mismo, en nuestra serie se refleja 18,1% de complicaciones menores, con mayor porcentaje en pacientes sometidos a bypass gástrico.
En los resultados obtenidos para valorar la pérdida postquirúrgica de nuestra serie, se evidencia una importante reducción de peso a los 12 meses postquirúrgicos con una disminución del IMC a un promedio de 34,4, un porcentaje de pérdida de peso total calculado (%TWL) de 23,7%, y un porcentaje de pérdida de exceso de peso (%EWL) del 52,4%, datos acorde con la bibliografía internacional en donde se estima una reducción postoperatoria a un IMC de 35 o menor, una pérdida del exceso de peso inicial (%EWL) de mínimo 50%, y un % de pérdida de peso total(%TWL) superior al 20%23,24.
Estos datos, además, se relacionan estrechamente con los publicados por Cortez M. et al. en una población ecuatoriana, pues reporta una %EWL de hasta 62,68% al primer año postquirúrgico25, certificando la eficacia de las intervenciones bariátricas para control de obesidad y comorbilidades en poblaciones ecuatorianas que cumplan con indicaciones de cirugía.
Los resultados iniciales del programa de manejo de obesidad de la clínica GADYTRA son alentadores, al ser el primer equipo multidisciplinario de manejo de la obesidad en el Oriente ecuatoriano y con los recursos del programa, se espera un crecimiento exponencial de la casuística, con proyección de convertirnos en un centro líder a nivel regional en cirugía bariátrica y metabólica.
Los resultados del programa de cirugía bariátrica de la clínica GADYTRA son favorables para casos que requieren manejo quirúrgico de obesidad en nuestra población e impulsan al desarrollo de más programas de manejo de obesidad con mayor alcance.
Los pacientes considerados para cirugía bariátrica y metabólica en nuestro centro cumplen con indicaciones internacionales para este tipo de procedimientos, la cirugía que se elige con mayor frecuencia es el bypass gástrico laparoscópico, la elección del procedimiento está relacionada con las características de cada paciente.
El tiempo quirúrgico, las complicaciones y los resultados postoperatorios reportados como la pérdida de peso y el manejo de comorbilidades en nuestro estudio se encuentran en consonancia con resultados de estudios internacionales.
Sin embargo, parece importante implementar un método de análisis organizado de nuestros pacientes en los controles postoperatorios. Este instrumento podría ser el modelo de BAROS (Bariatric Analysis and Reporting Outcome System), que nos permitiría identificar objetivamente los beneficios de la cirugía bariátrica en nuestra población, teniendo en cuenta no solo la pérdida de peso y el control de las comorbilidades, sino también la calidad de vida postquirúrgica.
Además, se planea la necesidad de crecer en cuanto a procedimientos quirúrgicos realizados, incorporando nuevos procedimientos de cirugía bariátrica y metabólica que actualmente cuentan con evidencia científica a nivel mundial como son el mini gastric bypass, SADIS, entre otros, esto con la finalidad de consolidarnos como un equipo líder en procesos metabólicos en la Amazonía ecuatoriana, pudiendo ofertar la mejor opción de manejo a todos nuestros pacientes.
Conflictos de interés
Los autores no tienen conflictos de interés.
Aspectos éticos
Todos los pacientes incluidos firmaron un consentimiento informado previo a su ingreso al programa y a su procedimiento operatorio. Además, fueron informados vía telefónica de la utilización de sus datos para la presente investigación.
Los autores declaran además que los procedimientos seguidos en este estudio fueron exclusivamente analizados retrospectivamente, y de acuerdo con los estándares éticos y la declaración de Helsinki de 1964 y sus posteriores modificaciones o estándares éticos comparables.
Financiamiento
Los autores no recibieron apoyo económico para la investigación ni publicación de la misma.
CITAR ESTE ARTÍCULO:
Palacios M, Salazar JF, Jerez J, Ramos R, Rivera K. Cirugía bariátrica: análisis de los primeros casos en un centro de especialidades en el oriente ecuatoriano. Metro Ciencia [Internet]. 30 de marzo de 2022; 30(1):73-82. https://doi.org/10.47464/MetroCiencia/vol30/1/2022/73-82
MetroCiencia VOL. 30 Nº 1 (2022)