

Editorial: Hospital Metropolitano
ISSN (impreso) 1390-2989 - ISSN (electrónico)2737-6303
Edición: Vol. 29 Nº 2 (2021) Abril - Junio
DOI: https://doi.org/10.47464/MetroCiencia/vol29/3/2021/63-69
URL: https://revistametrociencia.com.ec/index.php/revista/article/view/163
Pág: 63-69
Karol Cárdenas1 , Germán Zamora2
, Germán Zamora2
Médico Residente Posgrado de Imagenología, Universidad San Francisco de Quito1,
Neuro-Radiólogo, Hospital Metropolitano Quito2
El glomus carotideo es un tumor neuroendocrino que se origina en el cuerpo carotideo, es poco frecuente y generalmente asintomático. Aunque se trata de un tumor benigno, su capacidad invasiva y comportamiento silente, lo convierte en una entidad patológica que requiere diagnóstico y tratamiento oportuno. Se trata de una masa altamente vascularizada con un riesgo importante de hemorragia, por lo cual no se recomienda la realización de biopsia. Actualmente, el radiólogo juega un papel de suma importancia, ya que es el responsable de realizar el diagnóstico y proporcionar información al cirujano vascular, quien se encargará de realizar la extirpación del paraganglioma. Presentamos el caso clínico de una paciente de 49 años de edad que acude por presencia de masa cervical izquierda, no dolorosa, que ha aumentado progresivamente de tamaño en aproximadamente un año. Se realiza ecografía y angiotomografía de cuello constatando la presencia de una masa hipervascular a nivel de la bifurcación carotidea, hallazgo consistente con glomus.
Palabras claves: Glomus carotideo, paraganglioma, angiotomografía, angiografía.
Palabras claves: Embarazo ectópico, laparoscopía, hemoperitoneo.
The carotid body paraganglioma is a neuroendocrine tumor that arises from the carotid body, is very rare and frequently asymptomatic. Although it is a benign tumor, its invasive capacity and silent behavior, makes it a pathology that requires timely diagnosis and treatment. It is a highly vascular mass that carries an important risk of hemorrhage, which is why it is not recommended to biopsy. Nowadays, the radiologist plays a very important role, being responsible for the diagnosis and giving the vascular surgeon enough information to remove the tumor. We present the case of a 49-year-old female patient who consults because of a mass in the left side of her neck, not painful, that has been growing for about a year. Neck ultrasound and angiotomography were performed revealing a hipervascular mass located at the carotid bifurcation, consistent with carotid body paraganglioma.
Keywords: Ectopic pregnancy, laparoscopy, hemoperitoneum.
| Karol Cárdenas: | https://orcid.org/0000-0003-3614-4164 |
| German Zamora: | https://orcid.org/0000-0003-2986-5799 |
| Correspondencia | Ginger Macías Corral |
| Teléfono: | 0979419844 |
| e-mail: | ginger.ale.mac@gmail.com |
INTRODUCCIÓN
El cuerpo carotideo es una estructura que se encuentra localizada en la capa adventicia de la superficie posterior de la carótida común a nivel de su bifurcación1-9, es de forma ovoidea y mide aproximadamente 5 mm en su eje mayor1,4,8. Embriológicamente, se origina tanto de la cresta neural como del mesodermo, ambos dan lugar a sus dos componentes celulares: a) las de tipo I o quimiorreceptoras, que secretan neurotransmisores como acetilcolina, adenosín trifosfato y dopamina, desencadenando una señal neuronal al centro cardiopulmonar cerebral; y, b) las de tipo II o de sostén, las cuales se comportan como células gliales, dando soporte y siendo precursoras de las tipo I en situaciones de hipoxia crónica1,4,5,7,9. El cuerpo carotideo forma parte del sistema nervioso autónomo ya que su función principal es responder a la hipoxia, hipercapnia y acidosis mediante un aumento de la frecuencia cardiaca, volumen corriente y presión arterial1-10.
La patología más frecuente del cuerpo carotideo es el paraganglioma4. Los paragangliomas son tumores neuroendocrinos que se originan en el sistema nervioso autónomo, son de crecimiento lento y pueden ser adrenales y extra-adrenales7,11-14. Estos últimos pueden aparecer en cualquier sitio a lo largo de las cadenas vertebrales simpáticas y parasimpáticas. Los de cabeza y cuello están asociados al sistema parasimpático y representan hasta el 70% de los paragangliomas extra-adrenales7,12,15. Se categorizan en función a su localización en glomus carotideo, a nivel de la bifurcación de la carótida común (35%), glomus vagale, alrededor del nervio vago en el espacio carotideo (11%), glomus yugulare, a nivel del foramen yugular, y glomus tympanicum, a nivel del oído medio5-8,11,13,14,16-18.
El glomus carotideo en un tumor poco frecuente2,3, 7,8,12,19, más común en mujeres entre 40 y 60 años de edad4,5,7,11,16. Desde el año 2010, únicamente han sido hospitalizados 16 pacientes con diagnóstico de “tumor de comportamiento incierto del cuerpo carotideo” en el Hospital Metropolitano. Es de componente genético y ambiental; por este motivo puede ser esporádico, hereditario, en un 7-12% de los casos, o ser parte de síndromes genéticos como Von Hippel-Lindau y enfermedad de Von Reckinghausen5-9,12,15,18,19. Además se cree que hay una mayor incidencia en poblaciones que viven en zonas de gran altitud o presentan estados de hipoxia crónica4,6-9,12,16. Son bilaterales en un 5% pero, cuando son familiares, esta característica se presenta en un tercio de los casos2,7,9,11,14. Se observa un comportamiento maligno en 2-13% de los casos, encontrándose metástasis en diferentes lugares, pero, sobre todo, en nódulos linfáticos regionales1,2,6-9,11-14,19. Sin embargo, es importante recordar que, aun siendo un tumor benigno, es capaz de invasión agresiva a estructuras adyacentes neurológicas y vasculares1,7,9.
REPORTE DEL CASO
Se trata de una paciente de sexo femenino, de 49 años de edad, sin antecedentes patológicos de importancia, que acude a Emergencia del Hospital Metropolitano por presentar una masa a nivel lateral izquierdo del cuello. La paciente refiere que la lesión apareció aproximadamente un año atrás, ha aumentado de tamaño progresivamente y no es dolorosa. Niega otros síntomas acompañantes. Al examen físico en Emergencia se palpa una masa en la zona lateral izquierda del cuello de aproximadamente 2,5 cm que no causa dolor a la palpación. El resto de la exploración está dentro de los límites normales. Se realiza ultrasonido de partes blandas donde se aprecia formación nodular sólida, redondeada, parcialmente definida, heterogénea, de 2,6 cm de diámetro longitudinal, localizada al nivel de la bifurcación de la arteria carótida común izquierda (Figura 1a). Al doppler color, la masa es marcadamente hipervascular y se encuentra entre la carótida interna y la externa (Figuras 1b, 1c, 1d). No se identificaron adenomegalias cervicales.
Posteriormente, se realiza un examen radiológico complementario con angiotomografía computarizada cervical con reconstrucción en MIP y VR utilizando medio de contraste endovenoso yodado no iónico. En este estudio se evidencia la presencia de un proceso ocupativo sólido, a nivel de la bifurcación de la arteria carótida izquierda que mide 33 mm en su eje cráneo caudal, 23 mm en su eje transversal y 27 mm en el anteroposterior (Figura 2).
La lesión es altamente vascularizada posterior a la administración de contraste endovenoso, es de bordes regulares, sin calcificaciones y produce efecto de masa vecinal con apertura de la bifurcación carotídea (Figuras 3 y 4). Los hallazgos corresponden a glomus carotídeo izquierdo Shamblin II (Figura 5).
La paciente fue programada para manejo quirúrgico por cirugía vascular. Los hallazgos quirúrgicos confirmaron la conclusión radiológica, encontrándose glomus carotídeo izquierdo Shamblin II de 35 x 30 mm; se realizó una resección de la lesión sin presentar complicaciones. El estudio histopatológico de la masa resecada confirmó definitivamente el diagnóstico de paraganglioma carotídeo.
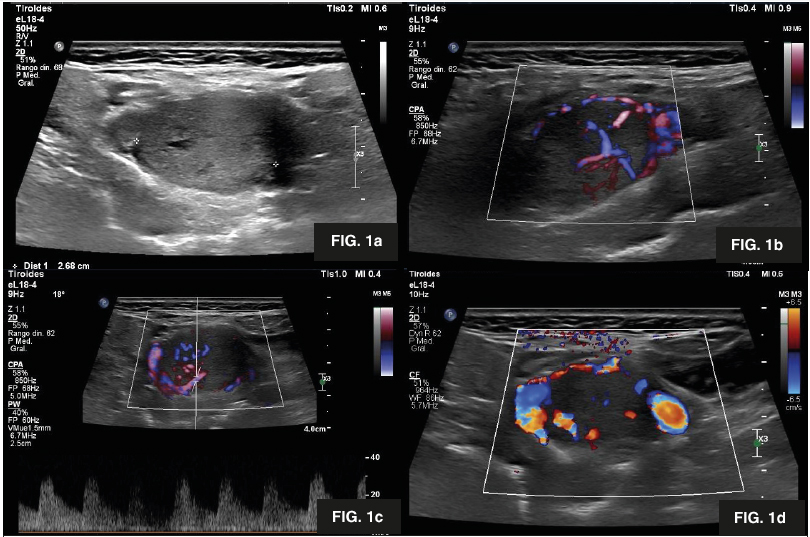
Figura 1. Ultrasonido de glomus carotideo. (1a) Se observa masa hipoecogénica, parcialmente definida, de 2,6 cm de diámetro mayor en región lateral izquierda del cuello. (1b) Al doppler color la masa muestra flujo aumentado. (1c) Al doppler espectral, se observa flujo bifásico. (1d) Al doppler color observamos que la masa se sitúa entre dos estructuras vasculares importantes.
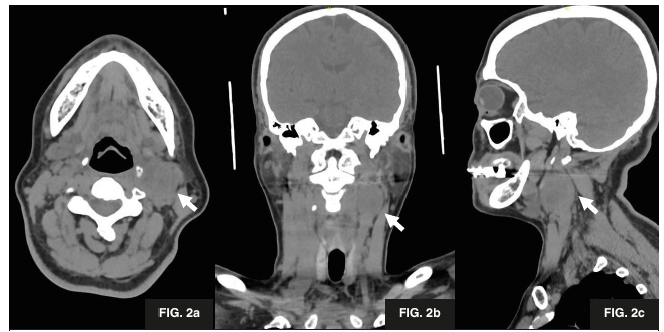
Figura 2. Angiotomografía previo a administración de contraste: glomus carotideo. Se observa en corte axial (2a), coronal (2b) y sagital (2c), la presencia de una lesión ocupante de espacio, con densidad de tejidos bandos a nivel cervical lateral izquierdo (flecha).
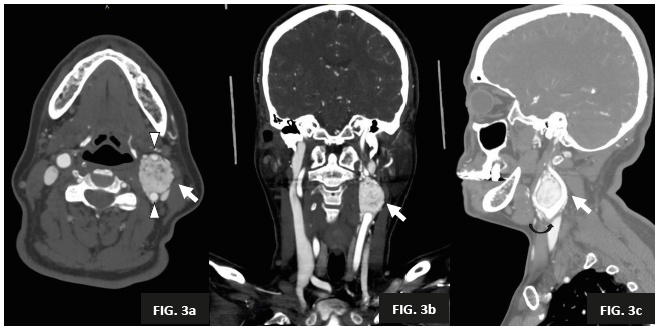
Figura 3. Angiotomografía con contraste yodado no iónico en fase arterial. Se observa el realce heterogéneo de la masa (flecha). En corte axial (3a), coronal (3b) y sagital (3c) se identifica a la masa situada en la bifurcación de la arteria carótida común izquierda. En el corte axial observamos a la masa separando las carótidas interna y externa (3a) (cabeza de flecha). Este fenómeno produce el “signo de la lira” (flecha curva negra), observado en el corte sagital (3c).
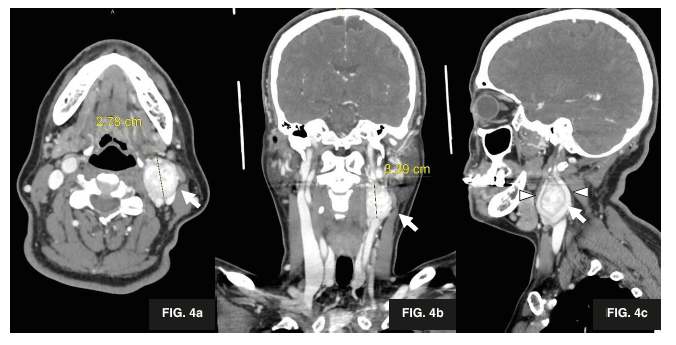
Figura 4. Angiotomografía con contraste yodado no iónico en fase venosa. Se observa el realce heterogéneo de la masa (flecha), la cual mide 27 mm en diámetro anteroposterior y 33 mm en el cráneo-caudal. En corte axial (4a), coronal (4b) y sagital (4c) se identifica a la masa situada en la bifurcación de la arteria carótida común izquierda. En el corte sagital observamos a la masa separando las carótidas interna y externa (4c) (cabeza de flecha).
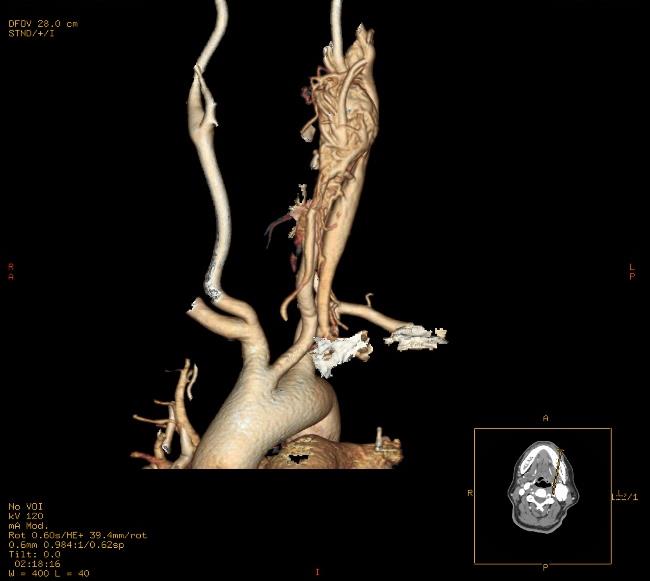
Figura 5. Reconstrucción 3D volumen rendering: glomus carotideo. Se observa con mayor detalle el glomus carotideo, su ubicación y su importante componente hipervascular.
DISCUSIÓN
Los tumores del cuerpo carotideo típicamente son masas de crecimiento lento que están presentes por años antes de que el paciente acuda al médico5,8,15. Por lo general se presentan como masas palpables e indoloras a nivel del ángulo mandibular1-3,6-8,16. Al examen físico la lesión suele ser firme, lisa o lobulada, con movilidad lateral pero no longitudinal por su relación con la carótida6-8,12. Es posible sentir las pulsaciones carotídeas a través de la masa y puede acompañarse de soplo o frémito7,12. Cuando el tumor es de gran tamaño, puede causar compresión de estructuras aledañas y el paciente puede presentar dolor, parestesia, disfagia, tos y voz ronca1,6-9,12. A pesar de poseer capacidad para sintetizar y secretar catecolaminas, el glomus carotideo es generalmente no-funcionante8,9,16. En casos muy excepcionales, han demostrado actividad neuroendocrina con cefalea, mareo, palpitaciones, taquicardia, diaforesis, etc5,7-9,12. Incluso se han reportado casos de pacientes con hipertensión que se resuelve posterior a la resección del tumor1,9.
En el diagnóstico diferencial del paraganglioma carotídeo se encuentran todas las masas de cuello, ya sean congénitas, inflamatorias, infecciosas, lesiones benignas, malignidades y otras lesiones vasculares1,6,8,12. Hasta el 25% de los tumores de cuerpo carotídeo son considerados como nódulos linfáticos aumentados de tamaño antes de realizar la biopsia, la cual puede llevar a complicaciones por hemorragia3,5,8. Es por esto que el papel de la radiología es crítico en el diagnóstico y evaluación prequirúrgica de estos pacientes1.
El glomus carotídeo es un tumor altamente vascularizado. Recibe su aporte vascular por medio de ramas de la arteria carótida externa en la mayoría de los casos9. Lo más característico en estudios de imagen es el hallazgo de una masa de tejido blando, hipervascular, localizada en la bifurcación de la carótida común, que causa la separación de las arterias carótidas interna y externa, lo cual se puede apreciar en todos los estudios imagenológicos realizados2-9,14. A medida que las lesiones crecen, pueden englobar las arterias carótidas2,15.
El ultrasonido se ha convertido en el método no-invasivo de mayor importancia para examinar el glomus carotideo, ya que puede proveer detalles anatómicos, evaluar vascularidad mediante doppler color, determinar el tamaño de la masa y el compromiso vascular de la misma1,7,9. En ultrasonido, el paraganglioma es una masa homogénea, hipoecogénica, muy vascularizada al doppler color9,11, localizada en la bifurcación carotidea, que separa las carótidas externa e interna, rodeando a una de ellas6,7. Este método es el de elección para la detección de la patología y para el seguimiento en los casos donde el tumor no es operable2,3,9,11.
La angiotomografía computarizada y angioresonancia magnética son métodos no-invasivos que proporcionan detalles anatómicos y vasculares que algunas veces no son posibles de evaluar con el ultrasonido1, 4. Las imágenes pueden ser reconstruidas digitalmente en tres dimensiones, aumentando aún más la visualización de la lesión y sus estructuras adyacentes1. En ambos estudios podemos observar la imagen típica del paraganglioma carotídeo, es decir, una masa con densidad de tejido blando localizada en la bifurcación de la carótida común que separa las carótidas externa e interna5-7. En este caso, la hipervascularidad del tumor es demostrable por su ávida captación a la administración de contraste endovenoso, lo que realza en forma importante a la masa, la que puede ser heterogénea en lesiones grandes con hemorragia y necrosis4-7,13,15,18,19.
En resonancia magnética, el glomus carotideo se presenta como una masa de baja intensidad en imágenes ponderadas en T1, y de alta intensidad en aquellas ponderadas en T25-7,13,15,20. La característica clásica es el patrón en “sal y pimienta”, el cual se observa como múltiples focos de pérdida de la señal dentro del tumor. Esta imagen aparece por el efecto contrastante de focos de vacío de señal por vasos de mayor calibre o necrosis, y áreas de hemorragia o flujo lento vascular intratumoral4-7,11,13,15,18. Posterior a la administración de gadolinio intravenoso, se observa realce intenso en la lesión, al igual que en los demás métodos de imagen6,7,13,15,20.
La angiografía es capaz, así mismo, de proveer detalles importantes acerca del tamaño, extensión y posibles variaciones de la vascularidad del tumor. Estos datos afectan directamente el planeamiento quirúrgico1,6,13. La lesión se observa como una masa hipervascularizada, con arterias aferentes aumentadas de tamaño, “blush” tumoral intenso, y venas con drenaje temprano5,7,8,12,13. Cuando es realizada, se debe hacer una exploración bilateral, ya que los paragangliomas son multicéntricos en el 10% de los casos esporádicos y 80% de los familiares5-7,17, y son bilaterales en el 5% y el 30% de los mismos, respectivamente14.
Hoy en día los estudios radiológicos son capaces de definir el diagnóstico de glomus carotideo con extrema precisión, por lo que la realización de una biopsia es contraindicada. Además, ésta representa muchos riesgos para el paciente como hemorragia, hematomas, pseudoaneurismas y daño a estructuras neuronales adyacentes1,8.
En Mayo Clinic, Shamblin y colaboradores crearon un sistema de clasificación de los tumores del cuerpo carotídeo para establecer el riesgo y predicción de la morbilidad quirúrgica. Esta morbilidad se encuentra estrechamente relacionada con la extensión tumoral y su relación neurovascular, sobre todo con los vasos carotideos1,4,15,20 (Cuadro 1).

Cuadro 1. Clasificación de Shamblin del glomus carotídeo.
Esta clasificación se basaba originalmente en las notas operatorias y examinación macroscópica del tumor. Se demostró posteriormente, que los estudios de imágenes pueden predecir el grupo Shamblin basándose en el contacto circunferencial del paraganglioma con la carótida interna en imágenes axiales y asistir, de esta manera, al planeamiento pre-quirúrgico1,6,15,20.
El manejo del paraganglioma carotídeo es, en la mayoría de los casos, quirúrgico. A pesar de ser lesiones de crecimiento lento, se debe programar la cirugía al momento del diagnóstico, ya que, mientras más pequeño es el tumor, la resección quirúrgica es menos complicada1,2,14,15. Además, aunque el riesgo de malignidad se cree que es menor al 10%, hay estudios que indican riesgo de hasta el 50%, y no hay hasta el momento una forma confiable de predecir este riesgo5,15. Se debe recalcar también, que aun sin convertirse en un tumor maligno, se puede comportar de forma agresiva, invadiendo cráneo, nervios craneales y estructuras vasculares con potencial desarrollo de estenosis, oclusión o ruptura carotídea1,3,12. Dada la gran vascularidad de estas lesiones, el rol del manejo endovascular puede ser de gran importancia. La angiografía con embolización selectiva preoperatoria está recomendada en algunos casos dependiendo de la extensión tumoral y anatomía vascular del mismo1-3,5,7,14,15. Sin embargo, esto es aún un tema de debate y está en íntima relación con las características particulares de cada caso8,14. No podemos olvidar que presenta limitaciones como alto costo, complicaciones del sitio de acceso, embolizaciones distales e intolerancia al contraste1. Otros tratamientos como quimioterapia y radioterapia no parecen tener mayor beneficio7,12,15 y pueden incluso perjudicar el procedimiento quirúrgico por formación de fibrosis1. Estas alternativas se reservan para pacientes no candidatos a cirugía o con tumores no resecables1,7,8,12,20.
El pronóstico del tumor de cuerpo carotídeo es usualmente favorable debido al abordaje relativamente fácil para la resección quirúrgica4. Posterior a la extracción, es necesario el seguimiento continuo, ya que la recurrencia alcanza el 6% de los casos, y las metástasis el 2%, las cuales pueden aparecer años después3,7,8,15.
CONCLUSIÓN
El glomus carotideo es una patología de baja frecuencia que se presenta como una masa de cuello. El radiólogo es constantemente consultado por esta sintomatología, por lo que debe tener presente a esta entidad como una posibilidad importante. El diagnóstico de paraganglioma se debe establecer mediante estudios de imágenes, ya que sus características son muy específicas. De esta manera, se evita la realización de procedimientos innecesarios y riesgosos para el paciente y, además, brinda apoyo al cirujano vascular en el planeamiento quirúrgico de su resección. Por estos motivos, es de suma importancia que conozcamos a fondo cómo se presenta el tumor de cuerpo carotideo en los estudios de imágenes.
Contribución de autores
KC: Concepción y diseño del trabajo; revisión bibliográfica; redacción del manuscrito.
GZ: Concepción y diseño del trabajo; análisis del caso clínico; redacción del manuscrito.
Conflictos de intereses
Los autores declaran que no tienen ningún conflicto de interés en la realización del presente artículo.
Derechos de reproducción (copyright)
Los autores declaran que el presente artículo es inédito y no ha sido publicado en ningún otro medio.
REFERENCIAS BIBLIOGRÁFICAS
Cárdenas K, Zamora G. Radiología en el glomus carotideo. Presentación de un caso. Metro Ciencia [Internet]. 30 de septiembre de 2021; 29(3):63-69. https://doi.org/10.47464/MetroCiencia/vol29/3/2021/63-69