

Editorial: Hospital Metropolitano
ISSN (impreso) 1390-2989 - ISSN (electrónico)2737-6303
Edición: Vol. 29 Nº 2 (2021) Abril - Junio
DOI: https://doi.org/10.47464/MetroCiencia/vol29/2/2021/59-63
URL: https://revistametrociencia.com.ec/index.php/revista/article/view/179
Pág: 55-58
Rosa Perlita Paredes Zevallos1 , Walter Jhon Delgadillo Arone2
, Walter Jhon Delgadillo Arone2 ,
,
Liza María Manchego Rosado1 , Manuel Eduardo Munaico Abanto1
, Manuel Eduardo Munaico Abanto1
Pediatra Intensivista del Servicio de Cuidados Críticos Pediátricos, Hospital Edgardo Rebagliati Martins, Lima, Perú1
Servicio de Hematología Pediátrica, Hospital Edgardo Rebagliati Martins, Lima, Perú2
La infección por SARS-CoV-2 se asocia a fenómenos de disregulación inmunológica que desencadenaría mecanismos autoinmunes con compromiso de diversos sistemas. Esto ha sido descrito en pacientes adultos con comorbilidades previas en la fase aguda de la enfermedad, pero en niños suelen presentarse manifestaciones tardías, como una respuesta postinfecciosa. Reportamos el primer caso de presentación de anemia hemolítica autoinmune tipo mixto y encefalomielitis diseminada aguda concomitante, en una niña de 9 años con infección aguda confirmada por SARS-CoV-2 y antecedente familiar de enfermedad autoinmune, con respuesta adecuada al tratamiento con corticoides e inmunoglobulina. El mayor número de manifestaciones inmunológicas en niños es en la etapa tardía de la enfermedad, lo que nos hace sospechar que, a diferencia de los adultos, los niños son más susceptibles debido a una exacerbación de la respuesta antigénica, por lo que debe ampliarse los estudios sobre el impacto de COVID-19 en el sistema inmunológico en las diversas etapas de la enfermedad.
Palabras claves: Anemia hemolítica autoinmune, encefalomielitis aguda diseminada, COVID-19, SARS-CoV-2, pediatría, informe de casos.
SARS-CoV-2 infection is associated with immunological dysregulation phenomena that could trigger autoimmune mechanisms; described in the acute phase of the disease in adult patients with previous comorbidities, in children late manifestations and post-infectious responses usually appear. We report the first case of mixed-type, autoimmune hemolytic anemia, and concomitant acute disseminated encephalomyelitis, in a 9-year-old girl with confirmed acute COVID-19 and a family history of autoimmune disease. The greatest number of immunological manifestations in children are in the late stage of the disease, which makes us suspect that, unlike adults, children are more susceptible due to an exacerbation of the antigenic response, and, in a susceptible child, this response could present in the acute phase. Studies on the impact of SARS-CoV-2 infection on the immune system at various stages of the disease should be expanded.
Keywords: Autoimmune haemolytic anemia, acute disseminated encephalomyelitis, COVID-19, pediatrics, Case report.
| IDs Orcid | |
| Rosa Perlita Paredes Zevallos: | https://orcid.org/0000-0002-8421-7762 |
| Walter Jhon Delgadillo Arone: | https://orcid.org/0000-0002-5897-7792 |
| Liza Maria Manchego Rosado: | https://orcid.org/0000-0003-1777-8073 |
| Manuel Eduardo Munaico Abanto: | https://orcid.org/0000-0001-6694-4328 |
| Correspondencia: | Rosa Perlita Paredes Zevallos |
| Teléfonos: | 0998115095 |
| e-mail: | paze2986@hotmail.com |
INTRODUCCIÓN
La pandemia debida a la infección denominada síndrome de distrés respiratorio severo por coronavirus-2 (SARS-CoV-2), ha sido declarada una emergencia de salud pública global asociada con una gran mortalidad que sobrepasa el millón de fallecidos1. El espectro clínico de esta enfermedad se describe desde infecciones asintomáticas hasta casos de gravedad extrema en la etapa aguda, reportándose casos con presentaciones atípicas menos frecuentes en adultos2, y manifestaciones inmunológicas tardías en la población pediátrica3. La infección por SARS-CoV-2 podría producir una disregulación inmunitaria que explicaría las presentaciones atípicas secundarias a respuestas autoinmunes o inflamatorias exacerbadas2,4. Reportamos el caso de una niña de 9 años con anemia hemolítica autoinmune y encefalitis diseminada aguda asociada a COVID-19.
Reporte de Caso
Paciente mujer de 9 años sin comorbilidades previas, niega antecedentes de enfermedades autoinmunes o anemia hemolítica previa; el único antecedente de importancia de la madre es el de hepatitis autoinmune. La niña ingresó al Servicio de Emergencia con un tiempo de enfermedad de 2 días, con dificultad respiratoria de evolución tórpida. Sus signos vitales fueron presión arterial 68/30 mmHg, frecuencia cardiaca 168/min, frecuencia respiratoria 30/min, y temperatura 35°C. Se observó distrés respiratorio, acrocianosis y signos de hipoperfusión, por lo que ingresó a soporte ventilatorio. La radiografía de tórax reveló un infiltrado alveolar derecho, y la tomografía pulmonar fue compatible con neumonía con afectación del 25%. En la ecocardiografía se encontró disfunción miocárdica leve, sin derrame pericárdico. En los exámenes de laboratorio se encontró anemia y leucopenia severas asociadas a plaquetopenia moderada.
Ingresó a la Unidad de Cuidados Intensivos Pediátricos con soporte ventilatorio por insuficiencia respiratoria aguda, neumonía, anemia hemolítica autoinmune tipo mixto, miocarditis, pancitopenia e infección por COVID-19. En los exámenes de laboratorio iniciales se observó en tiempos de coagulación prolongados, test de Coombs directo positivo, test de Coombs directo monoespecífico con IgG 3+, IgM 1+, C3D 3+; ferritina 532 mg/dL, CPK total (CPK-T) 1935 U/L, CPK-Mb 13.47 ng/mL (VN: 0-5 ng/mL), troponina 0.293 ng/mL (VN: 0- 0.014ng/mL), lactato 10 mmol/L, función hepática y renal normales (Tabla 1). La prueba de hisopado nasofaríngeo para reacción de cadena de polimerasa de transcriptasa reversa para SARS-CoV-2 (SARS-Cov-2 RT-PCR) resultó positiva.
Requirió transfusiones de hemoderivados, antibioticoterapia, soporte vasopresor, inmunoglobulina intravenosa 2 g/kg, y corticoterapia, al inicio con hidrocortisona 10 mg/kg/día, y luego metilprednisolona 1 mg/kg/día. Se evidenció mejoría progresiva, extubándose al cuarto día de hospitalización, con disminución de necesidad de transfusiones. Se descartaron infecciones agudas secundarias a virus Epstein-Barr, citomegalovirus, virus de inmunodeficiencia humana, herpesvirus 1 y 2, y sífilis. Los hemocultivos fueron negativos.Se ampliaron los estudios para anemia hemolítica, obteniéndose C3 y C4 en rango normal, anticuerpos antinucleares (ANA) negativos, antiestreptolisina-O negativa, dosaje de inmunoglobulinas IgG 1109- 1363 mg/dL (VN: 571-1463 mg/dL), IgM 132 mg/dL (VN: 54-300 mg/dL), e IgA 91 mg/dL (VN: 40-350 mg/dL). Se amplió los estudios para explorar inmunodeficiencia o enfermedades oncohematológicas, realizándose una biopsia de hueso, en donde se observó hipoplasia medular con focos de fibrosis y necrosis, citometría de flujo de médula ósea negativo para leucemia aguda, citometría de flujo de sangre periférica con relación CD4/CD8 adecuada para la edad con linfopenia y fenotipo normal, descartando inmunodeficiencias. El anticoagulante lúpico fue negativo y el perfil trombótico normal, obteniéndose como diagnóstico final anemia hemolítica autoinmune e hipoplasia medular asociada a COVID-19. La paciente persistió con leucopenia y neutropenia, con mejoría progresiva de los valores de hemoglobina y plaquetas sin necesidad de soporte transfusional (Tabla 1).
Al séptimo día de hospitalización presentó hemiparesia derecha y dolor abdominal. Los valores de amilasa y lipasa resultaron alterados, y la imagen tomográfica fue compatible con pancreatitis aguda. La resonancia magnética cerebral (RM) mostró un compromiso heterogéneo con hiperintensidad del núcleo lenticular izquierdo y el núcleo caudado ipsilateral, así como discreto foco de compromiso realzado del núcleo lenticular derecho, hallazgos compatibles con encefalomielitis diseminada aguda (EMDA); no hubo signos de sangrado ni trombosis (Figura 1). La espectroscopía mostró lesiones encefálicas inflamatorias. El diagnóstico de EMDA se estableció en base al compromiso neurológico, exclusión de potenciales causas infecciosas, y lesiones características encontradas en la RM. Tuvo una evolución favorable con resolución de la pancreatitis y con mejoría del compromiso neurológico. Fue dada de alta luego de 31 días de hospitalización con ácido fólico y piridoxina, aún con leucopenia y neutropenia leves, pero con conteo de plaquetas y hemoglobina dentro de valores normales para la edad.
Tabla 1. Resultados de laboratorio.
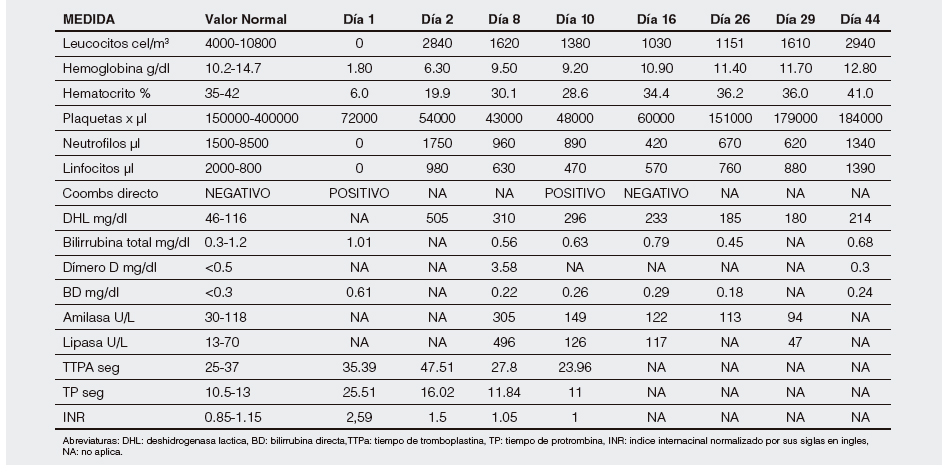
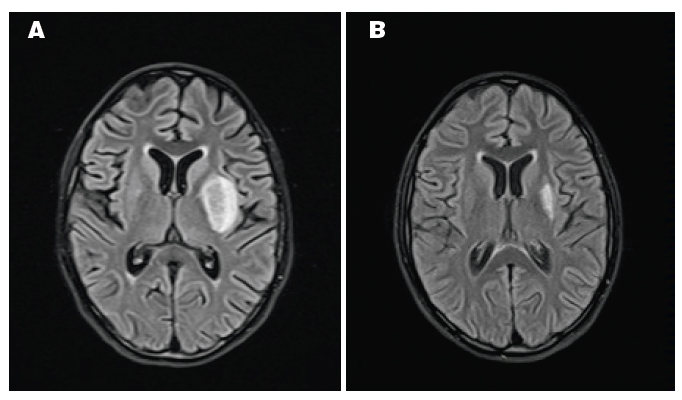
Figura 1. RM cerebral que muestra compromiso del núcleo lenticular y caudado izquierdos, así como lesión discreta del núcleo lenticular derecho. a) Día 12 de admisión, debut de síntomas. b) Día 30 de admisión, mejoría de síntomas neurológicos.
Discusión
A partir de los primeros casos reportados en pacientes pediátricos con COVID-19 en Wuhan, hasta la actualidad se continúa delineando el perfil clínico del niño con infección por SARS-CoV-22,4,5. Los niños, a diferencia de los adultos, reportan menor gravedad en la fase aguda, con mayor número de complicaciones post-infecciosas, con manifestaciones autoinmunes e inflamatorias sistémicas5,6. Hasta el momento de la publicación de este artículo, éste sería el primer caso en niños de anemia hemolítica autoinmune concomitante con encefalitis diseminada aguda en presencia de COVID-19 aguda. La paciente presentó anemia hemolítica autoinmune (AHAI) severa tipo mixta durante la fase aguda de la enfermedad, que es la presentación menos frecuente (5-6%)7. La etiología de la AHAI en población pediátrica consiste en una respuesta inmunológica secundaria a infecciones por virus y bacterias, siendo menos frecuentes los fenómenos inflamatorios sistémicos o autoinmunes primarios7,8. La COVID-19 se ha asociado a cuadros inmunológicos con reportes de casos de trombocitopenias autoinmunes en niños9 y, en adultos, AHAI con anticuerpos calientes y fríos, o síndrome de Evans en la fase aguda de la enfermedad, especialmente en pacientes con enfermedades subyacentes como hipertensión arterial, diabetes, insuficiencia renal crónica y enfermedades linfoproliferativas7,10. En este caso, se descartaron las enfermedades más frecuentes que podrían desencadenar la respuesta autoinmune, brindando mayor soporte a la asociación con COVID-19 como etiología.
Si bien aún no es bien conocida la fisiopatogenia, la disregulación inmune producida por el estado hiperinflamatorio secundario a la infección por SARS-CoV-2 tendría un rol central para explicar la respuesta autoinmune. Se observa un aumento en la expresión de citocinas pro-inflamatorias y una mayor respuesta de la inmunidad innata, que conllevarían a una respuesta adaptativa inadecuada, lo que podría explicar la severidad del cuadro en niños en la fase tardía11 y, en este caso, la predisposición genética podría ser un factor determinante para la manifestación en la fase aguda. Dentro de los mecanismo desencadenantes de inmunidad se describen similitudes entre antígenos externos y propios, que conllevan a la aceleración o iniciación de la respuesta inmunológica10. En el caso del SARS-CoV-2 se observa que la proteína viral spike comparte un epítopo inmunogénico conocido con la proteína ANK-1, que es componente de la membrana eritrocitaria. Se podría asumir una reacción cruzada inmunológica contra los glóbulos rojos12, que sería el mecanismo por el cual se produce la hemólisis, aunque deben ampliarse mayor número de investigaciones al respecto. El SARS-CoV altera la hematopoyesis al infectar la médula ósea utilizando receptores comunes como aminopeptidasa-N (CD13) o CEACAMla (CD 66a) para entrar en las células sanguíneas y linfocitos, respectivamente, e inducir inhibición del crecimiento y apoptosis13, lo que estaría acorde al caso presentado. Por otro lado, el mismo proceso inmunológico de la AHAI se relaciona con una falla temporal de la médula ósea en los casos que presenta reticulocitopenia10. Estos múltiples procesos podrían estar relacionados con la presencia de hipoplasia medular en COVID-19, evidenciando la importancia de los procesos autoinmunes en presencia de virus de la familia SARS-CoV, lo que nos puede dar la posibilidad de causalidad.
La paciente recibió tratamiento con corticoide e inmunoglobulina por la severidad del caso; así mismo, transfusión de hemoderivados. Una vez estable, fue retirada de ventilación mecánica y no necesitó de transfusión nuevamente. Permaneció con test de Coombs positivos, con buena respuesta al tratamiento (Tabla 1). Adicionalmente al cuadro de AHAI, la paciente presentó manifestaciones neurológicas con imágenes de lesiones desmielinizantes en la RM cerebral compatibles con encefalomielitis diseminada aguda (EMDA), la cual es un síndrome de desmielinización multifocal que se asocia a procesos parainfecciosos o postinfecciosos3,14-18. Se han reportado casos de EMDA en pacientes pediátricos con infección por SARS-CoV-2 en las diferentes etapas de la infección15,18. En el caso de la paciente, presenta este proceso en la fase aguda de la enfermedad, con respuesta adecuada a tratamiento con corticoides e inmunoglobulinas. Estas lesiones podrían deberse a una respuesta inflamatoria descontrolada con el mismo mecanismo de respuesta inmunológica que la AHAI, con producción de anticuerpos contra los autoantígenos de la mielina que ocasionan activación de los linfocitos T, causando adicionalmente una cascada inflamatoria en el sistema nervioso central, por lo que no sorprende que no sea mandatorio demostrar partículas virales en el líquido cefalorraquídeo (LCR) para hacer el diagnóstico, sino unidad clínica e imágenes de RM cerebral18,19. En el caso no se pudo demostrar la presencia de virus en LCR ya que la entidad encargada de procesar dicho examen no ha estandarizado el procesamiento para muestras de LCR.
Esta presentación atípica de dos manifestaciones autoinmunes durante una infección viral, probablemente se deba a la susceptibilidad previa por el antecedente materno de enfermedad autoinmune.
Conclusiones
Los pacientes pediátricos presentan con frecuencia manifestaciones inmunológicas en la etapa postinfecciosa a diferencia de los adultos; mientras que ante la presencia de un individuo susceptible podría manifestarse en la etapa aguda de manera poco frecuente. La respuesta autoinmune desencadenada por la infección por SARS-CoV-2 en la población pediátrica podría provocar la aparición de enfermedades inmunológicas de múltiples presentaciones. Si bien, conforme ha ido avanzado la pandemia se han reportado varios problemas hematológicos en niños asociados a COVID-19, son poco frecuentes los casos con manifestaciones neurológicas y hematológicas concomitantes. Deberían ampliarse estudios con respecto a la relación entre el efecto del SARS-CoV-2 y la respuesta inmunológica parainfecciosa, así como las manifestaciones clínicas que podrían presentar.
Conflictos de interés
Los autores reportaron no tener ningún conflicto de interés, personal, financiero, intelectual, económico o corporativo en la realización de esta investigación.
Contribución de los autores
Concepción y diseño del trabajo; recolección y obtención de resultados; análisis e interpretación de datos; redacción del manuscrito: todos los autores.
Financiamiento
El financiamiento para la realización de la presente investigación estuvo a cargo de los autores.
REFERENCIAS BIBLIOGRÁFICAS
Paredes RP, Delgadillo WJ, Manchego LM, Munaico ME. Anemia hemolítica y encefalitis diseminada aguda en un paciente pediátrico positivo a SARS-CoV-2. Metro Ciencia [Internet]. 29 de abril de 2021; 29(2): 59-63. https://doi.org/10.47464/MetroCiencia/vol29/2/2021/59-63