Artículos de Revisión

Manejo en los pacientes con pancreatitis necrotizante aguda
Management in patients with acute necrotizing pancreatitis
Santiago Muñoz-Palomeque1, Jorge Orellana Fernández2, Jeffrey Mogrovejo Mosquera2
Artículos de Revisión

Management in patients with acute necrotizing pancreatitis
Santiago Muñoz-Palomeque1, Jorge Orellana Fernández2, Jeffrey Mogrovejo Mosquera2
Introducción: La pancreatitis necrotizante es una complicación de la pancreatitis aguda en el 12% a 25% de los casos. El presente análisis buscó identificar los procedimientos más efectivos y beneficiosos en la actualidad para el manejo de esta complicación. Metodología: Se realizó una revisión bibliográfica sistemática en las bases de datos “PubMed”, “Google Académico”, “Cochrane” y “MedScape”, seleccionando artículos publicados entre los años 2015 y 2017, de tipo retrospectivo, realizados en pacientes con pancreatitis necrotizante. Resultados: Se incluyeron 8 estudios de los 35 finalmente revisados. El 65,12% de los casos demuestran que se debe iniciar con una intervención mínimamente invasiva antes de recurrir a la necrosectomía abierta; el 55.9% de los casos coinciden que hay mayores ventajas en cuanto al “enfoque escalonado”; y en el 27.67%, se evidencia que el “enfoque de 4 pasos” es efectivo y redujo los riegos y complicaciones en comparación a otras estrategias. En el 9,22% de los casos la necrosectomía abierta tuvo mayores complicaciones que el procedimiento mínimamente invasivo, coincidiendo con el hecho de que en el 30,81% de los casos, el puntaje de Marshall, síndrome de disfunción multiorgánica, infección respiratoria preoperatoria, sepsis, síndrome de respuesta inflamatoria sistémica preoperatorio y aumento de los niveles de proteína C reactiva, están asociados a complicaciones posoperatorias. Conclusiones: Para el manejo de la pancreatitis necrotizante se debería iniciar en la primera fase con tratamiento convencional y antibióticos únicamente en caso de infección. En la segunda fase, si el paciente se complica, se realizará el enfoque escalonado (preferentemente, enfoque de 4 pasos). Si falla, se recurrirá a la necrosectomía abierta con empaque cerrado, siempre considerando las posibles complicaciones de este procedimiento.
Palabras clave: pancreatitis necrotizante aguda, procedimientos quirúrgicos, terapéutica.
Introduction: Necrotizing pancreatitis is a complication of acute pancreatitis in 12% to 25% of cases. The present analysis sought to identify the most effective and beneficial procedures at present for the management of this complication. Methodology: A systematic literature review was carried out in the “PubMed”, “Google Scholar”, “Cochrane” and “MedScape” databases, selecting articles published between 2015 and 2017, retrospective, performed in patients with necrotizing pancreatitis. Results: 8 studies of the 35 finally reviewed were included. 65.12% of cases suggest that should be initiated with a minimally invasive intervention before resorting to open necrosectomy; 55.9% of the cases coincide with the existence of greater advantages regarding the "step-up approach"; and in 27.67%, it is evidenced that "four-step approach" is effective and reduced risks and complications compared to other "step-up" strategies. In 9.22% of the cases, open necrosectomy had greater complications than the minimally invasive procedure, coinciding with the fact that in 30.81% of the cases, Marshall's score, multiorgan dysfunction syndrome, preoperative respiratory infection, sepsis, preoperative systemic inflammatory response syndrome and increased levels of C-reactive protein, are associated with postoperative complications. Conclusions: For the management of necrotizing pancreatitis, it should be initiated in the first phase with conventional treatment and specific antibiotics in case of infection. In the second phase, if the patient becomes complicated, the step-up approach will be performed (four step approach). If it fails, open necrosectomy with closed packing will be used, always considering the possible complications of this procedure.
Keywords: pancreatitis acute necrotizing, surgical procedures operative, therapeutics.
 https://orcid.org/0000-0001-8040-4379
https://orcid.org/0000-0001-8040-4379 https://orcid.org/0000-0001-9224-1108
https://orcid.org/0000-0001-9224-1108 https://orcid.org/0000-0003-4655-4124
https://orcid.org/0000-0003-4655-4124 
Usted es libre de:
Compartir — copiar y redistribuir el material en cualquier medio o formato.
Adaptar — remezclar, transformar y construir a partir del material para cualquier propósito, incluso comercialmente.
Recibido: 15-08-2023
Aceptado: 20-10-2023
Publicado: 29-12-2023
DOI: 10.47464/MetroCiencia/vol31/4/2023/51-60
*Correspondencia autor: santy_munoz20@hotmail.com
Introducción
La pancreatitis aguda es una enfermedad que afecta a la glándula pancreática con un curso autolimitado; sin embargo, en el 15%-25% de los casos, ocurre una progresión que puede conllevar a la necrosis del órgano1.
En los últimos años, la incidencia de esta patología se ha incrementado. Estudios realizados en Latinoamérica2,3, han revelado una prevalencia entre la población hospitalaria de 3% a 5%, de los cuales el 50,5% se reportan en el sexo masculino. En el Ecuador, los datos aportados por el Instituto Nacional de Estadística y Censos (INEC)3, entre el 2005 y 2009 se mostró un total de 14.177 pacientes diagnosticados con pancreatitis aguda, de los cuales 7.248 correspondían al sexo femenino, y 6.929 al masculino. En estudios similares, realizados en el Hospital Carlos Andrade Marín en el año 20063,4, se refiere que el 61% de los pacientes fueron de sexo masculino mientras que el 31% femenino. A pesar de estos datos discordantes, se puede observar que la incidencia de esta patología en nuestro país tiene una relevancia que no debe ser pasada por alto, ya que su descuido conllevará al desconocimiento de la enfermedad y su manejo, y esto a su vez, al desarrollo de pancreatitis necrotizante, la cual puede ocasionar la muerte del paciente.
La pancreatitis necrotizante grave se relaciona con una alta tasa de mortalidad, que oscila entre el 20% en los pacientes con necrosis estéril y el 40% en el caso de necrosis infectada asociada con síndrome de disfunción multiorgánica (SDMO); por lo tanto, la aparición de sepsis grave duplica el riesgo de muerte, y esta mortalidad es aún mayor con el aumento de la edad5.
La pancreatitis severa cursa con 2 fases: 1° La Fase Temprana, que se ve en las primeras 2 semanas y se caracteriza por el síndrome de respuesta inflamatoria sistémica (SRIS) asociado con insuficiencia pulmonar, cardiovascular y renal (SDMO). La mayoría de los pacientes tendrán necrosis pancreática en la tomografía computarizada. La infección de necrosis pancreática se puede observar en el 40-70% de los pacientes con enfermedad necrotizante. 2° La Fase Tardía, ocurre más comúnmente en la segunda o tercera semana después de la admisión y se encuentra marcada por complicaciones locales, como la necrosis pancreática y peripancreática evolutiva (estéril o infectada), y colecciones de fluidos peripancreáticos, tales como pseudoquistes; también se puede deber a una infección de la necrosis pancreática5,6.
En general, el tratamiento actual para la pancreatitis consiste en una terapia de apoyo, siendo el abordaje de elección para tratar la pancreatitis necrohemorrágica aguda, la necrosectomía abierta con empaque cerrado, desbridamiento repetido, o lavado continuo. Las alternativas modernas incluyen la necrosectomía transperitoneal laparoscópica, el desbridamiento retroperitoneal video-asistido (VARD), la necrosectomía endoscópica, el drenaje percutáneo y los “enfoques escalonados” o “step-up approach”5. El objetivo de esta investigación fue determinar la efectividad del abordaje común de primera elección frente a las alternativas modernas utilizadas en la actualidad para los pacientes que han llegado a desarrollar pancreatitis necrotizante aguda.
Metodología
Se realizó una revisión sistemática en fuentes formales, específicamente, en las bases de datos “PubMed”, “Google Académico”, “Cochrane” y “MedScape”, con los descriptores “Necrotizing Pancreatitis Treatment” y “Necrotizing Pancreatitis Management”. De esta manera, se obtuvieron un total de 160 resultados de los cuales seleccionamos 35 trabajos con criterios basados en el diseño de sus estudios (siendo estos de tipo retrospectivo), que abordarán directamente el tema del manejo de pancreatitis necrotizante, que hayan sido realizados en pacientes con pancreatitis necrotizante, publicados desde el año 2015 en adelante, y que se encuentren redactados en idioma inglés. Posteriormente se realizó un proceso de exclusión, en el cual descartamos aquellos artículos que trataban sobre revisiones bibliográficas y guías prácticas, estudios en animales, que solo mencionaban el tema, pero no lo abordaban, reportes de casos, artículos que requerían ser comprados para su revisión, y un artículo incompleto, tras lo cual se obtuvieron al final 8 artículos sobre los que se basa este análisis (Figura 1). El 100% de los estudios que se utilizaron para esta revisión fueron de tipo retrospectivo, con una mediana de inicio en el año 2013, en un rango del 2007 al 2016.

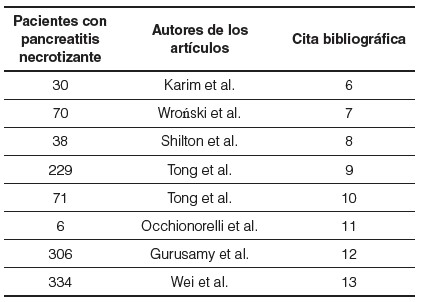
En el estudio realizado por Karim et al.6, la población fue de 30 pacientes con necrosectomía pancreática; el de Wroński et al.7, abarcó 70 pacientes sometidos a varios procedimientos por pancreatitis necrotizante; el de Shilton et al.8, englobó a 1.339 pacientes con pancreatitis aguda, de los cuales 38 habían desarrollado necrosis; en el trabajo de Tong et al.9, su población fue de 229 pacientes; en el realizado por Tong et al.10, la población fue de 71 pacientes con pancreatitis necrotizante infectada; el estudio realizado por Occhionorelli et al.11, fue llevado a cabo en 6 pacientes; en el realizado por Gurusamy et al.12, la población fue de 306 pacientes, en quienes se practicaron diferentes procedimientos para su manejo; y por último, el llevado a cabo por Wei et al.13, abarcó una población de 334 pacientes con pancreatitis necrotizante aguda. Por lo tanto, la población que se obtuvo para esta revisión fue de 1.084 pacientes con esta complicación (Tabla 1).
La información se estructuró en forma de resultados, colocando los porcentajes totales en relación a cada procedimiento mencionado en la presente revisión, continuando con la discusión en donde se analiza lo más relevante de los estudios realizados, y las conclusiones a las que llegamos.
Resultados
En relación con la efectividad del abordaje de primera elección frente a las alternativas modernas para el manejo de la pancreatitis necrotizante aguda se encontró lo siguiente:
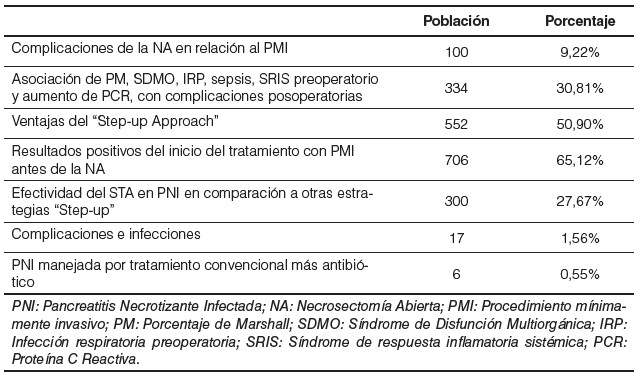
El abordaje común de primera elección se llevó a cabo en el 9,22% de los pacientes, en quienes se realizó la necrosectomía abierta, y se apreció que sus complicaciones, tales como fallo orgánico, estadía en UCI, y fístulas gastrointestinales, fueron mayores en relación al procedimiento mínimamente invasivo; sin embargo, no hubo una diferencia significativa de la mortalidad con ambas técnicas. De igual forma, en el 30,81% de los pacientes se observó que la asociación del puntaje de Marshall, síndrome de disfunción multiorgánica, infección respiratoria preoperatoria, sepsis, SRIS preoperatorio y aumento de los niveles permitidos de proteína C reactiva (PCR), se evidenciaba en las complicaciones posoperatorias, mas no durante el proceso de las intervenciones quirúrgicas (Tabla 2, Tabla 3).
Por otra parte, en el 50,9%, conformado por una muestra de 606 de pacientes, se coincidió que hubo mayores ventajas en cuanto a las alternativas modernas (“step-up approach”), tales como reducción de la necesidad de cirugías de emergencia, menor incidencia de fracaso orgánico de aparición reciente, y otras complicaciones propias de las pancreatitis agudas severas, además de menor costo que la necrosectomía abierta, a pesar de incluir un mayor número de procedimientos en esta forma de manejo. Es así, que en el 65,12% de los casos se refleja el claro hecho de que se debe iniciar con una intervención mínimamente invasiva antes de recurrir a la necrosectomía abierta, cuyas complicaciones aumentan (Tabla 2).
En el 27,67%, con una muestra de 300 pacientes, se observó que el “four-step approach” (conformado por la secuencia de Drenaje por catéter percutáneo-Irrigación por presión negativa-Necrosectomía endoscópica-Necrosectomía abierta) fue efectivo y redujo los riesgos y complicaciones en pancreatitis necrotizante infecciosa, sobre todo en los casos más severos, en comparación a otras estrategias “step-up” (drenaje por catéter percutáneo-Necrosectomía abierta) (Tabla 2).
El 1,6% de los pacientes se complicaron e infectaron; mientras que, por otra parte, en el 0,55% de los pacientes se estudió la evolución de la pancreatitis necrotizante infectada, manejada por un tratamiento convencional en conjunto con antibiótico (tigeciclina) y ninguno de ellos requirió intervención quirúrgica para su recuperación (Tabla 2).

Discusión
Hasta el año 2014, el manejo de un paciente con pancreatitis necrotizante consistía en la resucitación vigorosa para superar los terceros espacios resultantes de la inflamación y fuga capilar; administración de antibióticos en caso de necrosis pancreática sin infección documentada (con uso controversial); la cirugía emergente en caso de síndrome compartimental abdominal y perforación intestinal como resultado de la pancreatitis necrótica fulminante; en el caso de una colección necrosada estéril, se recomendaba intervención quirúrgica solo en presencia de obstrucción mecánica significativa, como obstrucción de la salida biliar y gástrica y falta de crecimiento. Los métodos disponibles para la intervención incluían el abordaje abierto, los enfoques mínimamente invasivos con colocación percutánea del catéter, el abordaje laparoscópico y retroperitoneoscópico, los enfoques endoscópicos y finalmente híbridos14. Esto, en comparación con los procedimientos utilizados actualmente, permite comprobar que prácticamente no existe una gran variación en el esquema de manejo de la pancreatitis necrotizante aguda, el cual llega a ser un esquema positivo, ya que se asocia con una mejor recuperación del paciente y una disminución de las complicaciones; sin embargo, según la mayoría de las literaturas consultadas se debe concientizar al personal médico acerca del uso racional de los antibióticos, pues éstos son recomendados únicamente en casos de pancreatitis necrotizante infectada, más no como profilaxis en la estéril, lo cual se observa que aún se realiza en la actualidad14–16.
Se mencionaba también, que el acercamiento a un paciente con pancreatitis aguda grave complicada por necrosis y/o infección, debía ser dirigido por el tratamiento basado en las "3Ds" (Delay–Drain–Debride). Se recomendaba drenaje temprano en el curso de la enfermedad, seguido de drenaje endoscópico, VARD o laparoscopia si el desbridamiento es necesario14. Esto, según los estudios realizados en la actualidad se ha vuelto un punto importante a considerar, pues es el fundamento en el que se basa el “step-up approach” para manejar al paciente con pancreatitis necrotizante, reduciendo las complicaciones que conlleva a la necrosectomía abierta.
En general, el tratamiento actual para la pancreatitis es una terapia de apoyo, siendo el abordaje tradicional para tratar la pancreatitis necrohemorrágica aguda, la necrosectomía abierta con empaque cerrado, desbridamiento repetido o lavado continuo5; sin embargo, según los resultados de los estudios analizados, se puede refutar el hecho de que la necrosectomía abierta debe ser considerada como la técnica de primera elección, pues el riesgo que conlleva practicarla, agrava aún más el pronóstico del paciente, predisponiéndolo a fallo orgánico, estadía en UCI, fístulas gastrointestinales, infección respiratoria preoperatoria, sepsis, SRIS preoperatorio, aumento de los niveles permitidos de PCR, entre otras complicaciones postoperatorias; razón por la cual lo correcto sería elegir como primera opción en la medida de lo posible el “four-step approach”.
Por último, cabe recalcar que actualmente existen ciertos métodos que aún se encuentran en estudio, pero que su mención amerita realizarse, pues el conocimiento de los mismos, con unas adecuadas investigaciones, podría hacer que sean incluidos en el esquema para el manejo de esta patología en un futuro no muy lejano. Entre estos tenemos a la pancreatectomía distal, que a pesar de estar asociada con aumento de la hemorragia intraoperatoria, de los requerimientos de transfusión y empeoramiento de la diabetes preoperatoria, se vio que la resolución a largo plazo será mejor que una desconexión distal del páncreas o una flujo-yeyunostomía17.
Debido a que la patogénesis del íleo en la etapa inicial de la pancreatitis necrotizante, puede estar relacionada con la neuropatía del sistema nervioso entérico, estudios en animales (ratas de laboratorio) revelan que el octreótido (un derivado de la somatostatina) puede reducir el grado de severidad del íleo, disminuyendo el daño a la inervación motora entérica18.
La utilización de colagenasa para la degradación de la necrosis pancreática, según estudios en animales con la misma enfermedad, se ha visto que es un modelo de descubrimiento en el tratamiento de la pancreatitis15.
Conclusiones
El manejo de la pancreatitis necrotizante aguda deberá seguir un proceso organizado para obtener los mejores resultados en el paciente. Para ello, el esquema ideal debería iniciar en la primera fase con el tratamiento convencional y el uso de antibióticos únicamente en caso de existir datos que sugieran la presencia de una infección. En la segunda fase, en caso de que el paciente se complique, se realizarán alternativas modernas como el “step-up approach”, eligiendo preferentemente el método “four-step approach”, conformado por la secuencia de drenaje por catéter percutáneo, irrigación por presión negativa, necrosectomía endoscópica, y necrosectomía abierta. En caso de que este método falle, se recurrirá al abordaje tradicional de necrosectomía abierta con empaque cerrado, desbridamiento repetido o lavado continuo, siempre considerando las posibles complicaciones que conlleva la realización de este procedimiento (Figura 2).

Contribuciones de los autores
SM: Recolección de los datos, revisión bibliográfica, análisis crítico y redacción del manuscrito, aprobación de la versión final.
JM: Concepción del trabajo, recolección de los datos, revisión bibliográfica, aprobación de la versión final.
JO: Recolección de los datos, revisión bibliográfica, recolección de los datos, revisión bibliográfica, aprobación de la versión final.
Conflicto de intereses
Los autores declararon no tener ningún conflicto de interés personal, financiero, intelectual, económico y de interés corporativo con el Hospital Metropolitano y los miembros de la revista MetroCiencia.
Financiación
No existió financiamiento alguno para la elaboración de este artículo.
Agradecimientos
Los autores agradecemos a los editores y demás personal de esta prestigiosa revista por la oportunidad de presentar nuestra investigación al público, y de esta manera, contribuir con un aporte de calidad hacia la comunidad científica.