

Dr. Vinicio Xavier Jiménez Morejón1 ; Dr. Diego Pereira Núñez Torrecilla2
; Dr. Diego Pereira Núñez Torrecilla2 ; Dr. Nelson Carlos Juambeltz Dogliotti3
; Dr. Nelson Carlos Juambeltz Dogliotti3
Residente de Cirugía Pediátrica de Clínica Quirúrgica Pediátrica, Centro Hospitalario Pereira Rossell y Universidad de la República Oriental del Uruguay; Montevideo, Uruguay1
Profesor Adjunto de Clínica Quirúrgica Pediátrica, Centro Hospitalario Pereira Rossell y Universidad de la República Oriental del Uruguay; Montevideo, Uruguay2
Profesor y director de Clínica Quirúrgica Pediátrica, Centro Hospitalario Pereira Rossell y Universidad de la República Oriental del Uruguay; Montevideo, Uruguay3
La Enfermedad Meconial (EM) es una forma de oclusión intestinal en la etapa neonatal, en la cual el contenido meconial se vuelve más espeso; provocando una oclusión intraluminal. Representa, hasta en un 20% de los casos la primera manifestación de la Fibrosis Quística (FQ). Puede ser también síntoma de otras patologías como el hipotiroidismo. El diagnóstico se basa en los antecedentes familiares, los hallazgos de la ecografía prenatal y en síntomas típicos de oclusión intestinal al nacimiento. El objetivo del tratamiento consiste en aliviar la oclusión intestinal mediante medidas de soporte, que en su mayoría revuelven el cuadro clínico. La intervención quirúrgica presenta indicaciones puntuales como lo son la falla en el manejo médico o el íleo meconial complicado. Se presenta el caso de un prematuro de 29 semanas, con diagnóstico de enfermedad meconial por hipotiroidismo, en el que se realizó tratamiento quirúrgico con buena evolución.
Palabras claves: Íleo meconial, oclusión intestinal, hipotiroidismo.
Meconial Disease (MS) is a form of intestinal occlusion in the neonatal stage, in which the meconial content becomes thicker causing intraluminal occlusion. It represents, in up to 20% of cases, the first manifestation of Cystic Fibrosis (CF). It can also be a symptom of other pathologies such as hypothyroidism. The diagnosis is based on family history, findings of prenatal ultrasound and typical symptoms of intestinal occlusion at birth. The goal of treatment is to relieve intestinal occlusion through supportive measures, which mostly upset the clinical symptoms. The surgical intervention presents specific indications such as the failure in medical management or complicated meconial ileus. The case of a 29-week premature patient is presented, with a diagnosis of meconial disease due to hypothyroidism, in which surgical treatment was performed with good evolution.
Keywords: Meconium ileus, intestinal pseudoclusion, hypothyroidism.
| Jiménez Vinicio: | https://orcid.org/0000-0002-6665-5072 |
| Pereira Nuñez Diego: | https://orcid.org/0000-0003-4407-4194 |
| Juambeltz Carlos: | https://orcid.org/0000-0001-7957-4338 |
| Correspondencia: | Dr. Vinicio Xavier Jiménez Morejón |
| Teléfonos: | (+598) 92122255 |
| e-mail: | vini5906@hotmail.com |
Introducción
síndrome oclusivo funcional que se presenta en la etapa neonatal, en la cual el contenido del meconio se vuelve más espeso, se adhiere a la superficie mucosa e induce una oclusión intraluminal a nivel del íleon terminal1. Genera la imposibilidad del pasaje del mismo en sentido distal, con dilatación de asas intestinales proximales a la obstrucción y microcolon por falta de funcionamiento2. Es la tercera causa de oclusión intestinal en el neonato (25%) luego de las atresias intestinales y de duodeno y de la malrotación intestinal3. Más del 75% de la EM es causada por Fibrosis Quística4 y el íleo Meconial (IM) es la primera manifestación de la misma en un 15% – 20 % de los casos5. En menor proporción está asociado a hipotiroidismo6, a Enfermedad de Hirschsprung (EH)7, a hijos de madres diabéticas8, consumidoras de psicofármacos o en aquellas que recibieron sulfato de magnesio2 por preeclamsia, también en prematuros extremos9 y de muy bajo peso9,8. En caso de hipotiroidismo, la producción inadecuada de tiroxina, disminuye la motilidad y la secreción intestinal, generándose una oclusión funcional que en ocasiones se asocia a IM10,11. El IM puede ser simple o complicado4,1,12,13. La sospecha clínica de IM se realiza a partir de los antecedentes maternos, en los hallazgos sugestivos de la ecografía prenatal a partir del segundo trimestre del embarazo con dilatación de asas intestinales, imágenes hiperecogénicas correspondientes a calcificaciones, que pueden ser intra o extraluminales, polihidramnios, ascitis fetal y por la incapacidad en la identificación de la vesícula biliar4,1. En cuanto los síntomas postnatales son los clásicos de una oclusión neonatal; como distensión abdominal, vómitos biliosos y ausencia de expulsión de meconio por más de 48 horas, en ocasiones se visualizan las asas intestinales dilatadas13 con reptaciones a través de la pared abdominal o empastamiento abdominal. De progresar el cuadro se podría generar peritonitis meconial o perforación14. Para el diagnóstico imagenológico la Radiografía (Rx) de abdomen es el primer estudio a solicitar, puesto que permite reconocer asas dilatadas, niveles hidroaéreos, calcificaciones y/o neumoperitoneo4,1. El estudio contrastado con material hidrosoluble hiperosmolar con diatrizoato de meglumina ó gastrografín12,15. es diagnóstico, al observar la ausencia de pasaje de contraste a nivel ileal, imágenes con apariencia de quistes con concreciones en su interior, microcolon16 y en raras ocasiones fuga de contraste. También puede ser terapéutico como se detallará más adelante. En cuanto a la investigación de la causa subyacente son de importancia los antecedentes maternos de diabetes o preeclampsia, la búsqueda de FQ que se confirma mediante la positividad del test de sudor luego del mes de vida y la confirmación genética de mutación del gen CFTR17. La biopsia rectal por succión o quirúrgica que descartarte EH18 y la función tiroidea que evalúe la presencia de hipotiroidismo6,10.
El tratamiento consiste en levantar el obstáculo que ocasiona la oclusión mediante medidas de soporte hidroelectrolítico13, descompresión gástrica con sonda orogástrica (SOG)12, la administración de N – acetilcisteína14,16,19 por vía oral al 4%, 10% y/o lavados colónicos con contraste hidrosoluble hiperosmolar12,15, que estimulan la secreción mucosa intraluminal y fluidifica el meconio. Tratar además la patología de base; en caso de FQ con la administración de enzimas pancreáticas9 y si presenta hipotiroidismo con la administración de T420-22. La intervención quirúrgica se realiza en caso de íleo meconial complicado o en aquellos casos de fallo luego del tratamiento médico bien conducido4,2,16. Consiste en realizar una evacuación en forma total (de ser posible) del contenido meconial espeso a través de enterotomías y lavados con N-acetilcisteína14,16,19, o con contraste hiperosmolar12,15. En ocasiones puede ser necesario la confección de ileostomías funcionalizantes con o sin resección de algún sector intestinal muy dilatado16,23. En el postoperatorio se deberá continuar con lavados intestinales así como realizar el diagnóstico de la enfermedad subyacente. El pronóstico de la EM ha mejorado en estos últimos años, al identificar las causas que lo provocan así como un adecuado manejo multidisciplinario, logrado una sobrevida cercana al 100%4.
CASO CLÍNICO
Paciente de sexo masculino, 8 meses, producto de séptima gesta, madre sana, embarazo mal controlado con captación tardía y mal tolerado por desprendimiento de placenta normoinserta con inversión uterina. Cesárea a las 29 semanas, peso 1285 gr, depresión neonatal severa (DNS) que requirió reanimación neonatal e intubación orotraqueal (IOT). Hemorragia intraventricular (HIV) grado 4 a derecha y grado 3 a izquierda, enfermedad de membrana hialina (EMH), ductus arterioso amplio con repercusión hemodinámica tratado con 2 dosis de paracetamol con éxito. Ausencia en la expulsión de meconio de forma espontánea. Se solicita valoración por cirugía al cuarto día de vida por distensión abdominal persistente (imagen 1), residual bilioso de 35cc/24 horas (hs) y ausencia de deposiciones. Al examen se destaca, hemodinamia estable, sin elementos infecciosos, ventilado con bajos parámetros, abdomen distendido sin signos peritoneales, ano permeable y normoinserto, expulsión de tapones de meconio al realizar estimulación rectal y lavado colónico; se plantea conducta expectante.
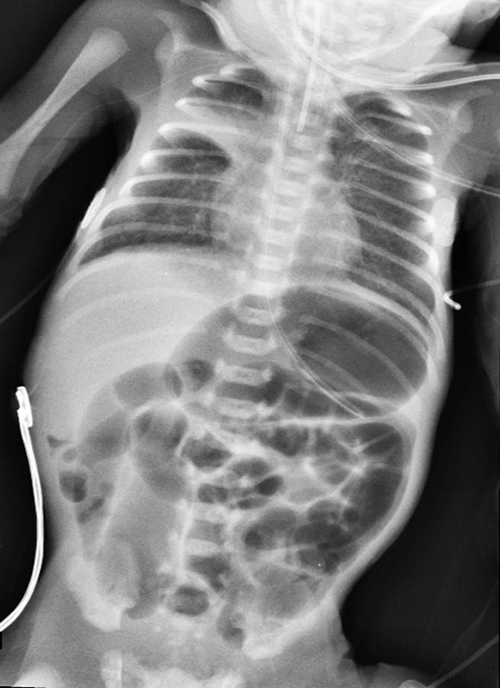
Figura 1. Distensión abdominal, edema parietal, sin niveles hidroaéreos y sin neumoperitoneo.
Fuente: Los autores
En la evolución, se realizan varios intentos para iniciar la alimentación enteral sin éxito, sin cambios en la sintomatología previa, deposiciones solo con estimulación. Se coordina estudio contrastado con material hidrosoluble, el cual no se pudo concluir por vómitos (imagen 2). Al día 13 de vida se presenta incremento del residual bilioso con gasto de 120cc/24 hs, abdomen tenso, impresiona doloroso a la palpación, reptación intestinal y timpanismo, ruidos audibles aumentados, sin signos peritoneales. Oliguria de 0,8 cc/kg/hora, aumento de la sedoanalgesia y parámetros ventilatorios, acidosis mixta mantenida a pesar de las correcciones hidroelectrolíticas. Radiografía abdominal que muestra elementos sugestivos de oclusión intestinal.
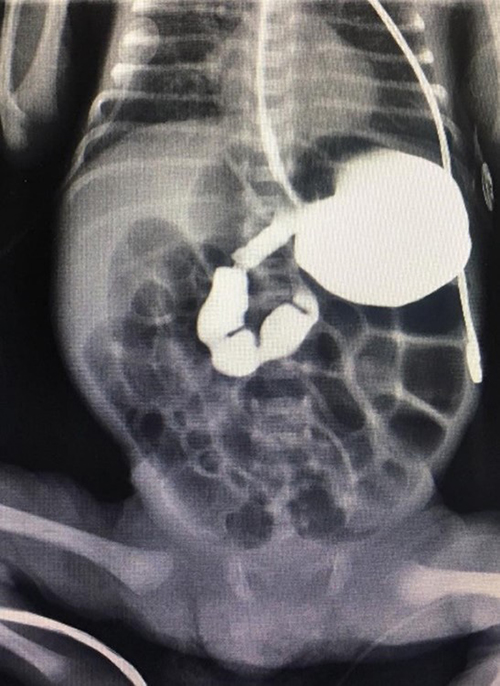
Figura 2.Estudio con contraste hidrosoluble isoosmolar fallido por vómitos, con progresión hacia la primera asa yeyunal sin stop a ese nivel.
Fuente: Los autores
Con este planteo (imagen 3), se decide realizar laparotomía exploradora con incisión transversa supraumbilical derecha, del balance lesional se destaca: asas yeyuno – ileales francamente dilatadas, edematizadas, con abundante meconio en su interior, no se encontraron sitios de oclusión mecánica (bridas congénitas, malrotación, volvulación, ni elementos de enterocolitis necrotizante), destacamos la presencia de microcolon (imagen 4). Con el diagnóstico de IM, se procede a realizar enterotomía yeyunal distal, evacuando de forma dificultosa y casi total abundante meconio espeso con concreciones duras. Dada la diferencia de calibre entre el íleon proximal y el colon, así como la persistencia de meconio espeso en algún sector del intestino distal a pesar del lavado colónico exhaustivo y ante el riesgo de nueva oclusión o falla en la sutura; se decide confeccionar ileostomía a la Brooke a cabos divorciados a 10 cm de la válvula ileocecal por debajo de la incisión. Adicionalmente se realizaron biopsias seromusculares en el colon sigmoides, colon izquierdo y cabos de ileostomías para descartar EH.
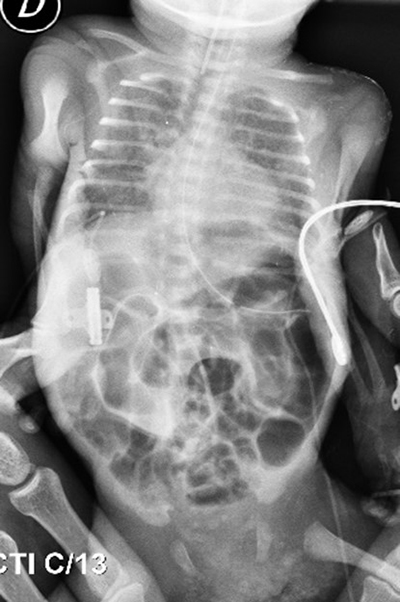
Figura 3.Rx de abdomen de pie con asas intestinales con importante distensión, sin niveles hidroaéreros, asa fija (flecha) con respecto a los estudios previos.
Fuente: Los autores
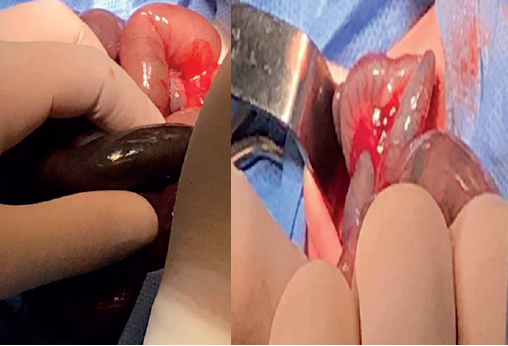
Figura 4.Yeyuno e íleon dilatados con gas y meconio muy espeso a la izquierda y a la derecha microcolon.
Fuente: Los autores
Con sospecha clínica de IM por FQ, se inició desde el primer día postoperatorio, la instilación de 2,5 cc de N–acetilcisteína al 2% por SOG y 5 cc por ambos cabos de las ostomías, con lo cual se extrajeron tapones de meconio espesos por el extremo proximal y tapones de moco por el ano. A pesar de ello, la evolución fue tórpida, permaneciendo con episodios de distensión abdominal intermitente (Imagen 5), residual bilioso de 100cc/día y sin gasto espontáneo por ostomía proximal. Se realizaron controles paraclínicos, los cuales en su mayoría fueron normales a excepción de TSH > 100 µUI/ml (N: 0,72 - 11) y T4 libre 0,16 ng/dl (N: 0,89 – 2,20). Alteraciones en el funcional hepático. Ecografía tiroidea normal.
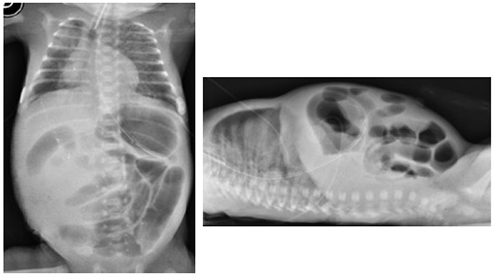
Figura 5.Rx de abdomen de frente y con rayo tangencial: con asas intestinales muy distendidas, sin niveles hidroaéreos, sin neumoperitoneo.
Fuente: Los autores
Se inicia tratamiento suplementario con Levotiroxina (T4) 50 mcg/día y ácido úrsodesoxicólico por la Colestasis por nutrición parenteral total (NPT). Se recibe el informe anatomopatológico de las biopsias realizadas: células ganglionares inmaduras con inmunomarcación con calretinina positiva por su prematurez.
A los 18 días del postoperatorio presenta gasto espontáneo por ostomía proximal. Control con persistencia de hipotiroidismo con niveles de TSH > 100 µUI/ml, T3 libre 0,50 pg/ml (1,95 – 6,04) y T4 libre 0,09 ng/dl, a pesar de estos valores se considera mantener dosis de T4.
Al mes de la cirugía disminuye la distensión abdominal con aumento de gasto por la ostomía (30-40cc/día), se decide iniciar vía oral trófica por SOG con buena tolerancia.
El nuevo control de la función tiroidea muestra TSH 5,48 µUI/ml y T4 libre 1,17 ng/dl, por lo cual se desciende la dosis de T4 a 25 mcg/día.
A los 2 meses de vida se realiza tránsito intestinal que no muestra sitios de oclusión o estenosis (Imagen 6), se suspende APT recibiendo vía enteral exclusiva con buena succión y adecuado incremento en el peso. Función tiroidea (TSH 4,16 µUI/ml y T4 libre 1,93 ng/dl), manteniéndose los 25 mcg/dia de T4.
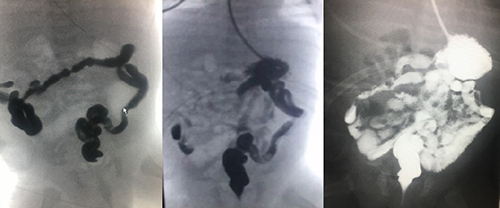
Figura 6.Tránsito intestinal con contraste hidrosoluble isoosmolar por cabo distal de ostomía con salida de contraste por ano e instilación de contraste por SOG con adecuado paso hasta ostomía proximal
Fuente: Los autores
Los estudios para descartar FQ reportaron, 2 mediciones de Tripsina inmunorreactiva (TIR) negativas, muco pap alterado y primer test de sudor del Brazo izquierdo 60 mEq/L y del brazo derecho 60 mEq/L (negativo 0 – 49, borderline 50 – 80, positivo mayor o igual a 80), el segundo test se realizó a los 74 días de vida y fue negativo (brazo izquierdo 49 mEq/L y brazo derecho 48 mEq/L).
Se tomó un biopsia rectal quirúrgica a 2 y 4 cm de la línea pectínea, las cuales informaron troncos nerviosos de caracteres habituales con células ganglionares de aspecto inmaduro e inmunomarcación con Calretinina positiva, con lo que se descartó definitivamente EH.
Reconstrucción del tránsito intestinal a los 3 meses de la cirugía mediante anastomosis término terminal, sin complicaciones. Buena evolución, con reinstalación de la v/o progresiva desde las 48 hs.
Actualmente en control con 8 meses de vida, buen crecimiento, vía oral con buena tolerancia, tránsito intestinal adecuado y en tratamiento con T4.
DISCUSIÓN
La EM es un espectro de entidades que se caracterizan por el espesamiento de meconio dentro de la luz intestinal,(4) provocando 3 síndromes conocidos como IM, peritonitis meconial y síndrome del tapón meconial,(2) cada una con sus características propias. El íleo meconial corresponde del 10% al 20% de las oclusiones neonatales24 precedido por las atresias intestinales, malformaciones anorrectales, EH y la malrotación intestinal5,25,26; se presenta en 1 de cada 35 nacidos vivos5. La mayor causa de EM está asociada a FQ (enfermedad autosómica recesiva que se presenta en 1 de cada 2000 a 2500 nacidos vivos), seguida de EH, hijos de madres diabéticas o consumidoras de psicofármacos, antecedentes de uso de sulfato de magnesio, prematuros extremos, de muy bajo peso e hipotiroidismo.
El hipotiroidismo congénito es la patología endocrina más frecuente, se presenta en 1/3000 a 3500 recién nacidos, siendo su etiopatogenia multifactorial; ya sea por defectos en la síntesis, en la secreción o en la resistencia a su acción en los tejidos diana, también por agenesia de la glándula tiroides; estas pueden ser causadas por factores genéticos, ambientales o inmunitarios, puede ser primario o secundario, transitorio o permanente6,7,10,11,20-22. Su diagnóstico en la etapa neonatal se basa en los antecedentes maternos, en el cribado o tamizaje de TSH y T4, así como por la clínica típica, con trastornos de la alimentación, estreñimiento, IM o tapón meconial, hipotonía, ictericia, macroglosia, piel moteada o seca y fontanela posterior > 5 mm, facies tosca (signo más relevante), párpados y labios tumefactos por acúmulo de ácido hialurónico que produce el mixedema característico, además de las pruebas complementarias como la medición de hormonas tiroideas (TSH, T3 y T4 libre), ecografía y/o gammagrafía (I123 o Tc 99) tiroidea6,7,20,21,22.
La prematurez menor a las 32 semanas, presente en el 1% al 2% de los recién nacidos vivos, tiene como causa a nivel gastrointestinal la inmadurez que dificulta la motilidad intestinal, la propulsión insuficiente y el aumento de la absorción de agua, dando como resultado una composición más espesa del meconio8,20,27-29.
Nuestro caso; paciente prematuro con depresión severa al nacimiento, EMH, HIV, distensión abdominal, sin expulsión de meconio espontáneo, con alta sospecha de oclusión intestinal (atresia, vólvulo o EH)25 o de Enterocolitis Necrotizante (ECN)25; no presentó un patrón obstructivo claro en los exámenes imagenológicos realizados, a excepción de un asa fija persistente en 3 estudios previos (imagen 3), por lo cual se optó por una conducta expectante con soporte hemodinámico y nutricional intravenoso. Ante la peoría de su estado clínico en la evolución, se resuelve laparotomía exploradora, que no mostró causa extrínseca de oclusión o de ECN.
En muchas ocasiones, el tratamiento quirúrgico se impone de necesidad, aún sin conocer la causa desencadenante de IM dado que de esta manera minimizamos la aparición de complicaciones que pueden ocurrir. La falla en el tratamiento médico bien conducido, da paso a la cirugía, que consiste en evacuar el contenido meconial espeso a través de enterostomías y lavados intestinales en base a la instilación de forma oral y/o rectal de N – acetilcisteína al 4%, el cual es un agente mucolítico empleado para disminuir la viscosidad del meconio en la FQ o a través de contraste hidrosoluble hiperosmolar (diatrizoato de meglumina ó gastrografin que contiene 0,1% de polisorbato 80 y 37% de yodo13-16,28, con una osmolaridad de 1940 mOsm/L) que se realiza bajo fluoroscopía, por lo cual es un método diagnóstico y a la vez terapéutico; su mecanismo de acción es actuar como un solvente directo y cambia el fluido de la luz intestinal en lugar de competir con el espacio intracelular que rodea la mucosa, disminuyendo de esta manera la viscosidad meconial.
Otra de las opciones es la derivación intestinal temporaria, esto se preconiza en aquellos casos de no haberse completado una evacuación expedita de meconio o de presentar un intestino proximal muy dilatado, con un calibre francamente menor del sector distal (microcolon distal), que no ofrezca seguridad para una reconstrucción primaria por riesgo de falla de sutura. Dentro de esta opción quirúrgica surgen 2 variantes; la ileostomía latero terminal tipo Santulli Blanc23, o término lateral tipo Bishop – Koop que tienen la ventaja adicional de poder realizar lavados a través del cabo de la ostomía en sentido proximal y distal. La ileostomía tipo Mikulicz4,2, o en cabos separados o caño de escopeta, es otra opción adecuada para realizar lavados por ambos cabos. El procedimiento diagnóstico, luego de la cirugía que confirma el IM se basa en la pesquisa de su causa.
El hallazgo en el postoperatorio de cifras elevadas de TSH (hipotiroidismo primario congénito idiopático)6,10,20-22 sumado a la prematurez9,20,28,29, a la falta de peristaltismo normal por inmadurez y los opioides recibidos dentro del protocolo de sedoanalgesia, dieron como resultado una oclusión funcional por detención del meconio espeso en la luz intestinal, a pesar de los lavados intestinales.
La instauración del tratamiento suplementario con T4 y la suspensión de los opioides30, mejoraron paulatinamente su tránsito intestinal.
Se descartó FQ al realizarse nuevamente dos TIR (al nacimiento y a las dos semanas de vida)9,14,17,31 y dos test de sudor negativos cuando superó los 2 kilos de peso y tuvo más de 60 días de vida para recolectar una muestra adecuada con estímulo de pilocarpina9,14,17,31 no se investigó mutaciones en el gen CFTR (la madre no autorizó el estudio).
CONCLUSIONES
Hay pocos casos publicados en la literatura internacional acerca de la asociación entre íleo meconial, prematurez e hipotiroidismo congénito, tanto el diagnóstico, como la búsqueda de su causa desencadenante fueron desafiantes; por lo tanto, debemos tener siempre presente esta causa de oclusión intestinal en el neonato a fin de anticiparnos a sus complicaciones.
CONTRIBUCIÓN DE LOS AUTORES
Vinicio Xavier Jiménez Morejón: Concepción y diseño del trabajo; recolección y obtención de resultados; análisis e interpretación de datos; redacción del manuscrito.
Diego Pereira Núñez Torrecilla: Concepción y diseño del trabajo; recolección y obtención de resultados; análisis e interpretación de datos; redacción del manuscrito.
Nelson Carlos Juambeltz Dogliotti: Concepción y diseño del trabajo; recolección y obtención de resultados; análisis e interpretación de datos; redacción del manuscrito.
CONFLICTO DE INTERESES
Los autores declaran no tener intereses en competencia.
REFERENCIAS BIBLIOGRÁFICAS
Jiménez V, Núñez D, Juambeltz N. Oclusión intestinal por enfermedad meconial asociada a hipotiroidismo y prematurez: reporte de un caso. MetroCiencia. 2020 abr 1;28(2):25-31 https://doi.org/10.47464/MetroCiencia/vol28/2/2020/25-31