Reseñas Médicas

“Defender a la población infantil”: profesionalización de la pediatría en el Ecuador, 1900-1945
“Defending the Child Population”: Professionalization of Pediatrics in Ecuador, 1900-1945
Enma Chilig Caiza1
Reseñas Médicas

“Defending the Child Population”: Professionalization of Pediatrics in Ecuador, 1900-1945
Enma Chilig Caiza1
Este artículo analiza el proceso de consolidación de la pediatría en el Ecuador como un saber especializado e independiente, a partir de la revisión y análisis de fuentes primarias y secundarias. La profesionalización de esta rama médica se inscribe en una coyuntura marcada por los esfuerzos científicos y estatales orientados al mejoramiento de la población y protección de la infancia, como respuesta directa a los elevados índices de morbimortalidad y en consonancia con los nuevos imaginarios sobre el lugar del niño en la sociedad y su particularidad fisiológica. Primero, examina la diversificación de las disciplinas médicas en el contexto de reformas liberales; seguidamente profundiza en la medicalización de la infancia y la consecuente creación de instituciones de atención médica y social especializada, y concluye identificando los principales espacios de sociabilidad que contribuyeron a legitimar el campo pediátrico.
Palabras claves: Pediatría, Infancia, Mortalidad infantil, Hospitales, Sociabilidad médica
This article analyzes the process of consolidation of pediatrics in Ecuador as a specialized and independent field of knowledge, based on a review and analysis of primary and secondary sources. The professionalization of this discipline of medicine took place at a time marked by scientific and governmental efforts aimed at improving the population and protecting children, as a direct response to high morbidity and mortality rates and in line with new ideas about the place of children in society and their physiological particularities. First, it examines the diversification of medical disciplines in the context of liberal reforms; it then delves into the medicalization of childhood and the consequent creation of specialized medical and social care institutions and concludes by identifying the main spaces of sociability that contributed to legitimizing the field of pediatrics.
Keywords: Pediatrics, Childhood, Infant mortality, Hospitals, Medical sociability
 https://orcid.org/0009-0002-7989-4571
https://orcid.org/0009-0002-7989-4571
Usted es libre de:
Compartir — copiar y redistribuir el material en cualquier medio o formato.
Adaptar — remezclar, transformar y construir a partir del material para cualquier propósito, incluso comercialmente.
Recibido: 20-07-2025
Aceptado: 10-08-2025
Publicado: 28-09-2025
DOI: 10.47464/MetroCiencia/vol33/3/2025/47-60
*Correspondencia autor: educacion@hmetro.med.ec
Introducción
En 1922, como parte de los eventos para celebrar el Centenario de la Batalla de Pichincha, la Sociedad Gota de Leche, publicó la Exposición de Higiene a fin de dar a conocer la forma en que contribuían al cumplimento de “un deber cristiano y patriótico”. En esta exposición, su presidenta, Luz María Freile de Zaldumbide, mencionaba que “defender a la población infantil, sujeta a enormes cifras de mortalidad, significaba el cumplimiento de dos elevados deberes: la ternura infinita para los niños; salvar para la patria el contingente de población de la que necesita para su progreso”1. Dicha sociedad contaba con dos dispensarios atendidos con la cooperación de catorce médicos encargados de realizar las visitas a cada niño, mismos que constituyeron en espacios para la investigación de las enfermedades infantiles; y favorecieron el proceso de medicalización de la infancia que buscaba establecer a la pediatría y la puericultura como saberes autorizados sobre el cuidado y crianza de los niños.
El presente artículo aborda el proceso de profesionalización de la pediatría en el Ecuador como un saber médico especializado, entre 1900 a 1945. Momento de transformaciones en el campo de la salud y los cuidados enmarcadas en un proyecto estatal de control de las poblaciones cuyo fin era generar individuos útiles. A la vez que se busca insertar al Ecuador en las discusiones de actualidad médica, construir espacios para la investigación científica de la medicina infantil y combatir las prácticas empíricas. En este sentido, se busca profundizar en los discursos y prácticas que contribuyeron a perfilar conceptos e imaginarios sobre las infancias; así como, los actores e instituciones que configuraron la disciplina pediátrica, mediante la revisión de escritos médicos, artículos de revistas y prensa, informes y folletos consultados en el Archivo y Hemeroteca del Museo de Medicina, la Biblioteca Nacional y la Biblioteca Aurelio Espinoza Polit.
El texto aborda tres elementos que permiten comprender el proceso de profesionalización de la pediatría. En primer lugar, se analiza el impacto de las reformas liberales en el campo de la salud y formación médica, y su influencia en la diversificación de las ciencias médicas, entre 1900-1920. Como segundo punto, se discute sobre la medicalización de la infancia y las transformaciones en la percepción del cuerpo del niño como principios de la especialidad pediátrica. Finalmente, se plantea un recorrido por los espacios de sociabilidad médica y civil que contribuyeron a visibilizar y enfrentar la mortalidad infantil; a la vez que ayudaron a legitimar el conocimiento pediátrico como un saber especializado.
1. Diversificación de la medicina: Puericultura y Pediatría, 1900-1920
La pediatría como rama independiente surgió en Francia y Alemania, en la segunda mitad del siglo XIX, al separarse de la Obstetricia y la Medicina Interna; y gracias al surgimiento de instituciones y profesionales interesados en el cuidado de la población infantil. Así, esta especialidad médica, se consolidó[ Si bien, la pediatría se consolida como una especialidad en la segunda mitad del siglo XIX; a inicios de 1800 se registran las primeras instituciones dedicadas exclusivamente al cuidado de niños, entre ellos L´Hospital des Enfants Maldes, en Paris en 1802. Mas tarde, se inauguró el departamento pediátrico del Hospital de la Charité en 1830. Asimismo, en Estados Unidos, se registra en 1855 el Chidren´s Hospital de Filadelfia.] como la encargada de atender y estudiar las enfermedades y trastornos del ser humano desde su nacimiento hasta el final de la adolescencia. A partir de 1892, se crean los primeros consultorios de niños, a cargo del profesor Pierre Budín, cuyo modelo se expandió por Europa; varios años más tarde, durante el Congreso de Higiene de 1903, celebrado en Bruselas, se reconoció la necesidad de instalar estos espacios a fin de “dirigir u controlar la alimentación durante la primera infancia”2, siendo uno de los puntos claves para la preservación de la salud y la vida de los niños.
2 Si bien, la pediatría se consolida como una especialidad en la segunda mitad del siglo XIX; a inicios de 1800 se registran las primeras instituciones dedicadas exclusivamente al cuidado de niños, entre ellos L´Hospital des Enfants Maldes, en Paris en 1802. Mas tarde, se inauguró el departamento pediátrico del Hospital de la Charité en 1830. Asimismo, en Estados Unidos, se registra en 1855 el Chidren´s Hospital de Filadelfia.En el Ecuador, según Moreno Alcívar, los primeros intentos por brindar atención médica a los niños fueron realizados por Samuel Mora3, en Guayaquil, a finales del siglo XIX. Este médico centró su trabajo en la elaboración de estadísticas de mortalidad infantil, cuyos resultados contribuyeron a identificar este problema como un tema de índole nacional. Si bien es cierto, Mora no se dedicó exclusivamente a esta rama médica, tuvo una producción académica dirigida a exponer las causas que engrosaban las cifras de muertes en la infancia, pues consideraba que en el niño se encontraba “el porvenir de la Patria”3. Este postulado, fue retomado por la comunidad médica y se constituyó en un discurso político-social, que lo posicionó como objeto de protección e intervención.
Sin embargo, ¿en qué contexto se inserta esta discusión?, y ¿cuál es el proceso de profesionalización de la pediatría en el Ecuador? Para responder estas preguntas es necesario profundizar en los cambios económicos y sociales impulsados por la denominada Revolución alfarista de 1895, pues contribuyeron a visibilizar la salud como una responsabilidad estatal; cuyo acceso no debía estar mediado por nociones de caridad, que a decir de las autoridades liberales constituía la causa de las “deficientes” condiciones en las que se encontraban las casas de beneficencia y hospitales de la república4. Para esto, fue indispensable establecer las directrices para la “institucionalización de la salud pública”5, proceso que se consolidaría en las décadas de 1920 y 1930, de la mano del movimiento juliano de 1925.
A inicios del siglo XX, se impulsó un proceso de mejoramiento tanto para la infraestructura hospitalaria, el perfeccionamiento del personal médico y la asistencia al enfermo desde una perspectiva “científicamente perfecta”4. El gobierno liberal implementó una “política de becas de capacitación” para médicos nacionales; quienes viajaron a Estados Unidos y Europa a fin imbuirse de las nuevas técnicas y debates médico-científicos. Así, Julio Vásconez fue beneficiario para especializarse en pediatría por un año, en Nueva York, bajo la promesa de regresar y hacerse cargo de “la sala o sección de niños de uno de los hospitales de Quito o Guayaquil y dar lecciones prácticas a los estudiantes respectivos6. De esta forma, durante las dos primeras décadas de 1900, una nueva generación de médicos trajo a su regreso, visiones modernas e innovadoras de la práctica y enseñanza médica, mismas que contribuyeron a cuestionar el quehacer de las ciencias médicas y biológicas en el Ecuador. Paralelamente, se inició un proceso de diversificación y profesionalización de estas disciplinas que a su vez, respondieron a las necesidades y problemas surgidos de las transformaciones de las sociedades modernas7.
Las experiencias de los becarios en el extranjero, la incorporación de formas de producción capitalistas y la influencia del positivismo dieron paso a que el Ecuador una serie de transformaciones en el campo de la salud y la atención médica. El apoyo estatal fue indispensable para promover estos cambios, debido a que impulsó leyes y normativas encaminadas a organizar la atención medica asistencial, siendo la principal la Ley de Beneficencia también denominada Ley de Manos Muertas (1908), con cuya aplicación se buscó financiar los hospitales y casas asistenciales a fin de entregar los recursos necesarios para el cumplimiento de su misión, que no se limitaba a lo asistencial sino que debía constituirse en un espacio para la enseñanza y formación de los médicos. Ya en 1905, el ministro Valverde en su informe al Congreso enfatizaba en los beneficios de invertir en la construcción y administración de los hospitales, en cuanto:
El hospital es la Escuela de Medicina: mejorándolo, será mayor el aprovechamiento científico de los alumnos; y el Estado podrá ahorrar el gasto de becas en Europa, creadas para llenar las lagunas que en los estudios prácticos de los jóvenes médicos deja, por fuerza, la deficiente enseñanza de nuestras clínicas4.
De esta forma, se visibiliza la necesidad de modernizar y reestructurar la enseñanza de la medicina, que hasta ese momento era plenamente teórica y el estudio práctico, deficiente. Por esta razón, el mejoramiento de la atención médica debía ser comprendido en dos dimensiones: la infraestructura y la capacitación del personal. La política de becas en el extranjero trajo consigo no solo el perfeccionamiento de los profesionales, sino que su experiencia durante su estancia de estudios les permitió conocer y analizar los sistemas hospitalarios y asistenciales, y replicarlos en el país. En este sentido, uno de los principales cambios introducidos fue la atención al estudio práctico de la anatomía a través de disecciones8,9. Además, se destaca la incorporación de la investigación como base de la práctica médica, tendencia que será fomentada en las décadas siguientes, con un auge de publicaciones y la creación de espacios como la Catedra de Higiene a cargo de Pablo Arturo Suarez. No obstante, y a pesar de los beneficios detrás de dicha política, la cita anterior, denota que su aplicación constituyó una importante carga para el Estado.
Por otra parte, se denotó un importante desarrollo de la medicina privada, pues se instalaron en las principales ciudades, consultorios, clínicas y corporaciones medicas particulares, entre ellas la Clínica Ayora-Villavicencio. De esta forma, los servicios médicos incrementaron, se diversificaron y especializaron gracias a la introducción de nuevas técnicas, conocimientos, medicinas y tecnología para el “diagnóstico, tratamiento y profilaxis” de las enfermedades9,10. Estos cambios se insertan en un proceso de transición hacia una modernidad política y económica iniciada con la consolidación de la producción cacaotera como principal eje de la economía nacional; misma que permitió la acumulación del capital y la consolidación de una nueva clase dominante, que se convirtió en la principal consumidora de dichos servicios11. Así pues, para finales de la primera década de 1900, aparecen las primeras especialidades médicas: la ginecología y la obstetricia, caracterizadas por un proceso de masculinización12 de estas. A la par, se inicia la enseñanza y promoción de la pediatría, la oftalmología, histopatología, entre otras. En efecto, se registran en periódicos y revistas secciones donde los profesionales ofrecen sus servicios especializados.

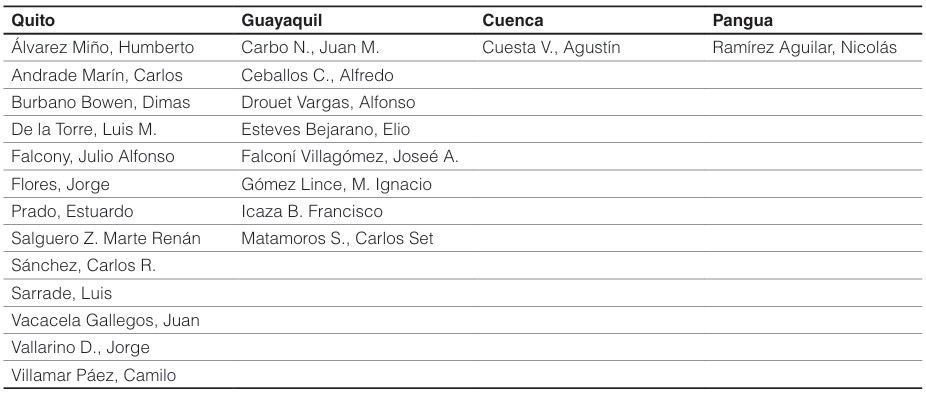
Para la década de 1941, la Guía médica del Ecuador registra 23 especialistas en pediatría, ubicados en las ciudades de Quito, Guayaquil, Cuenca y Pangua13. Lo interesante de estos datos, es que la mayoría son hombres, siendo esta una disciplina encargada del cuidado y atención científica de los niños, cuando se ha promovido un discurso en el que se posiciona a las mujeres como las principales encargadas de dichas actividades10,14,15 (Tabla 1). La explicación de este fenómeno se encontraría en los sesgos del saber y práctica médica, que influyeron en la ausencia o limitada presencia de las mujeres en el ejercicio de esta especialidad médica, al menos en la primera mitad del siglo XX. Esto no quiere decir que las mujeres estuvieran excluidas del estudio de las ciencias de la salud, pues en estos años los gobiernos liberales impulsaron políticas para la modernización e inserción de las mujeres en el ámbito laboral, mediante la apertura de espacios para su formación profesional. No obstante, esta incorporación al mundo del trabajo estuvo mediado por visiones e imaginarios que reafirmaban el ideal cultural de lo femenino, es decir, las profesiones debían estar ligadas con una “representación materna, sublime y delicada”16,17. Así, en el campo de la salud, las profesiones “feminizadas” fueron la obstetricia, la enfermería y farmacia; mientras, tanto la medicina seguía siendo limitada para los hombres. Esta tendencia, se mantuvo durante las primeras tres décadas del siglo. No obstante para la década de 1940, Milagros Villareal identifica un importante crecimiento de estudiantes femeninas en la carrera de Medicina de la Universidad Central16. En este camino, la figura de Matilde Hidalgo tuvo especial influencia en sus congéneres para ingresar a las diferentes Facultades de Medicina en el país.
Ahora bien, este proceso de diversificación de las ciencias médicas, al igual que el concepto de salud-enfermedad, están estrechamente vinculados con las transformaciones y problemas que surgen en la sociedad moderna. Así como a las estrategias estatales que buscan “garantizar el acceso de las poblaciones a la asistencia”; los avances, descubrimientos y conquistas científicas; entre otros7. En este sentido, ¿Cuáles fueron los factores que impulsaron el inicio de la enseñanza y profesionalización de la pediatría en el Ecuador? ¿De qué forma responde el Estado a los problemas sociales asociados con la población infantil? Estas preguntas serán respondidas en el siguiente acápite.
3 Principio que contribuyó, durante el siglo XIX, al desarrollo de su base científica en Francia y Alemania, y su consolidación como una especialidad médica autónoma; y que se fundamenta en la diferencia biológica y fisiológica del cuerpo del niño. En este sentido, contribuyó a reforzar los nuevos imaginarios culturales sobre el niño, y dejará de ser visto como “un adulto pequeño” 23,32.2. Medicalización de la infancia: El Dispensario de niños de Quito.
La profesionalización de la atención médica-científica de los niños, a través de la pediatría, responde a la necesidad de combatir la mortalidad infantil, que a finales del siglo XIX e inicios del XX, presenta cifras elevadas18–21. Producto de un proceso de medicalización de la infancia, impulsado durante el siglo XX, en el que los médicos no solo se encargaran de curar a los niños, “sino que también se convirtieran en los poseedores de los saberes” sobre la forma correcta para criarlos y educarlos22. Las ciencias médicas, en este caso, la pediatría, se establecen como saberes autorizados, cuyos postulados y práctica contribuirán “mejorar las condiciones de vida de la población y el perfeccionamiento de la raza para alcanzar el progreso de la nación”23. Especialmente, en un contexto marcado por una creciente idea de que la sociedad se encontraba en un proceso de degeneración debido al aumento y proliferación de las denominadas “enfermedades sociales”24,25, entre ellas: la tuberculosis, la prostitución y el alcoholismo. Es decir, la preocupación por la mortalidad infantil y la profesionalización de la pediatría contribuyeron a establecer un discurso estatal, desde una mirada biopolítica, enfocado en la erradicación de las enfermedades y factores causantes de enfermedad, así como en el control de las poblaciones26.
En este contexto, la protección de la infancia se convirtió en una parte integral en los esfuerzos del Estado para mejorar la población, bajo la premisa que los niños eran el futuro “de la familia, de la Patria y de la raza”27. Esta preocupación estatal, se transformó a partir de las nuevas percepciones, sobre la niñez, alimentadas por el higienismo y el discurso eugenésico, y que se introdujeron con la denominada Revolución Liberal de 1895, en la que se impulsó un proceso de masificación de la educación como parte de las responsabilidades estatales y se consolidó con las reformas puestas en marcha después del proceso juliano de 192528. Estas ideas renovadas situaron al niño en dos escenarios: como objeto de estudio de las ciencias modernas, y como sujeto de intervención estatal29.
En el campo de la medicina, el interés por la patología infantil surgió a raíz de la creciente conciencia sobre la alta mortalidad infantil. El doctor Samuel Mora, en Guayaquil, entre 1880-1893 fue uno de los primeros en dimensionar la magnitud de este problema, y puso en manifiesto la urgencia de contar espacios para la formación de personal e instituciones para la atención médica de los niños. Para 1893, la Facultad de Medicina de Guayaquil incorporó como parte de su plan estudios la cátedra Enfermedades de las mujeres y niños; siendo pionera en el país en esta área30, así como en la atención médica especializada en la población infantil. No obstante, la enseñanza de la pediatría se oficializó en 1911 a cargo de Emilio Gerardo Roca. En Quito, en 1915, la Junta de Instrucción Pública nombró a Carlos García Drouet, como profesor de Pediatría, creando así dicha materia como parte del conocimiento de Clínica Interna31. No obstante, solo hasta 1917, al regreso de Carlos R. Sánchez de sus estudios en París, se darían importantes pasos para establecer la especialidad de Pediatría, como una disciplina independiente, pues hasta ese momento era vista como parte del ejercicio de la Medicina General. Según Montero Carrión, Sánchez emprendió una “batalla de convencimiento” pues “había aferración [sic] a las viejas prácticas y costumbres inveteradas, al antiguo concepto de considerar al niño como hombre”31.
De esta forma, se pondría de manifiesto la importancia de reconocer la “particularidad del cuerpo del niño”[ Principio que contribuyó, durante el siglo XIX, al desarrollo de su base científica en Francia y Alemania, y su consolidación como una especialidad médica autónoma; y que se fundamenta en la diferencia biológica y fisiológica del cuerpo del niño. En este sentido, contribuyó a reforzar los nuevos imaginarios culturales sobre el niño, y dejará de ser visto como “un adulto pequeño”23,32.] como base constitutiva del estudio y práctica de la medicina pediátrica. En efecto, los estudios sobre la mortalidad infantil enfatizaron en esta característica para explicar la necesidad promover iniciativas públicas y privadas direccionadas a investigar y combatir las enfermedades de la población infantil. Además, de difundir el método correcto de crianza y cuidad, guiado por los preceptos de la ciencia moderna. Los primeros espacios fueron establecidos en Guayaquil, siendo uno de ellos: la sala de niños del Hospital Alejandro Mann, abierta al público desde 1903. Dos años más tarde, de la mano de la Sociedad Protectora de la Infancia se estableció un dispensario médico donde atendieron los doctores: Horacio Estévez, Alejandro Villamar, Samuel Mora y León Becerra. Posteriormente, el Estado dispuso en 1914 que la Junta de Beneficencia de Quito organice un servicio de clínica infantil y un dispensario anexo al Hospital de Quito, con lo que pretendió dar inició a la atención especializada de las enfermedades de los niños en casas asistenciales. Sin embargo, estos primeros esfuerzos se limitaron a ser servicios ambulatorios. El Dispensario de Niños Pobres fue inaugurado en 1916 bajo la dirección de Carlos García Drouet, y se convirtió en un laboratorio de investigación de las diferentes dolencias en la infancia.
Un claro ejemplo, es el trabajo titulado La gastro-enteritis infantil en la ciudad de Quito, de Sergio Enrique Ayala, quien tras su experiencia en la institución optó por profundizar en una de las causas más frecuentes de mortalidad infantil, “las enfermedades del tubo digestivo”. El autor menciona que su interés se debe a que la pediatría es una “rama vastísima de la medicina, apenas abordada y estudiada” en el país19. Su estudio se fundamenta en la observación de 2.853 casos. Sin embargo, menciona qué estas no están completas, por lo cual no fue posible seguir toda la evolución de la enfermedad por falta de hospitalización. Este problema será solventado años posteriores, con la fundación del Hospital León Becerra (1928), en Guayaquil; el pabellón de niños en el Hospital Eugenio (1933) Espejo el Hospital de Niños de Riobamba (1937)[ Obra de filantropía privada, posteriormente nombrada en honor al médico Alfonso Villagómez. ] y Baca Ortiz (1948) en Quito.

A partir de la década de 1920, la mortalidad infantil se constituyó en una problemática a investigar, por lo cual, se registran varias publicaciones sobre el tema, y en las que se enfatiza en la labor del Estado y la sociedad civil a enfrentar uno “de los grandes” y “descuidados problemas”33; se condenan las prácticas tradicionales de cuidado y crianza de los niños; y se exponen como posibles establecer un sistema de salud fuerte y con miras a practicar la medicina preventiva. En este sentido, Carlos Andrade Marín presentó un estudio profundo sobre la etiología de esta problemática en el que advirtió que “los niños, en su primera infancia, mueren en una proporción enormemente superior a la del resto de la vida”18. Argumento generalizado en la comunidad médica y que encontró justificación en la particularidad del cuerpo del niño para denominar a esta etapa como la más problemática dadas:
las circunstancias de la constitución biológica y fisiológica del recién nacido y del niño en su primera infancia, circunstancias que hacen de él un ser de ínfima resistencia ante los ataques del medio ambiente, contra los que está físicamente imposibilitado para luchar.18
A esto, José Montero añadió que dicha debilidad propia de niño estaba asociada a que era un cuerpo en desarrollo, en el cual “el funcionalismo de sus aparatos era deficiente”34. Por otra parte, menciona que, en los primeros años de vida, desde el punto de vista fisiológico, en el niño predominan las funciones nutritivas, lo que determinaría la especial atención que los estudios sobre pediatría y el cuidado de la población infantil pusieron a la alimentación en esta etapa. A partir de estas consideraciones, las características asignadas al niño en la primera infancia contribuyeron a generar la idea de éste como un ser indefenso y como un cuerpo sujeto al cuerpo de un adulto que requiere de cuidado y alimento especiales10.

Los estudios médicos enfatizaran en que la primera infancia se constituía en una etapa en la que su alimentación debía tener “en cuenta la estructura anatómica del tubo digestivo, su fisiología y sus metabolismos” y estar “regulada confrontando los principios de dietética para esa edad”35, pues se conceptualiza como un cuerpo distinto al del adulto y se establece como ideal de su alimentación la leche materna. Bajo estos argumentos, la promoción de la lactancia natural o materna construyó un discurso que la identificaba como la base de la salud de los niños; y, además, colocó a la mujer-madre como la principal encargada de dispensar los cuidados higiénicos y nutricionales a los infantes10,36. De esta forma, se impulsó los beneficios de la leche materna como un alimento “insustituible, específico y maravilloso”, se añade que es “la mejor profilaxis de los trastornos nutritivos y de las infecciones”, y se la considera como “un verdadero remedio en algunas enfermedades de los niños alimentados artificialmente”35.[La condición particular del cuerpo del niño y la importancia de la lactancia materna constituyeron las bases para la construcción del binomio discursivo “madre-hijo” presente en los escritos médicos, a través del cual, se visibilizó: 1) una nueva sensibilidad hacia los hijos, 2) el ejercicio de la lactancia materna como parte constitutiva del ser mujer-madre, 3) la necesidad de proteger a la madre como principal encargada de la reproducción de los futuros ciudadanos.]
No obstante, esta práctica debía estar bien direccionada bajo los preceptos de higiene y la ciencia moderna, pues el desconocimiento “de los más elementales rudimentos de higiene y puericultura”19 eran la principal causa de mortalidad en los niños. Frente a esta problemática, Ayala menciona que durante su estancia en el Dispensario de Niños las “madres que asisten [a esta institución], acuden muchas veces con su hijito moribundo con el objeto de pedir solamente el certificado de defunción: otras que van un día y no regresan más”19. Este hecho se encuentra relacionado con la desconfianza y resistencia a someterse al conocimiento médico moderno, o simplemente, a la pervivencia de prácticas tradicionales donde la muerte de los hijos constituía un “alivio” o una “bendición”, al convertirse en angelitos que intercederían desde el cielo por sus familias21,37.
Esta visión popular fue fuertemente cuestionada en los escritos sobre mortalidad, especialmente en aquellos que a través de estudios estadísticos buscaban dimensionar la problemática. Así, Antonio Bastidas en 1924, analiza los datos del Dispensario de Niños entre 1916 y 1922, y revela que de 43.528 niños ingresados por diferentes dolencias, 2.657 murieron, una cifra alarmante pues la mayoría de estas muertes ocurrieron en menores de un año38. Estas cifras evidenciaron, además, que las causas de muerte eran a menudo enfermedades evitables mediante la aplicación de medidas de higiene y una alimentación adecuada para los lactantes. Ante esta realidad, en la comunidad médica se enfatizó la necesidad urgente de educar a las mujeres, especialmente a las madres, sobre el cuidado higiénico de sus hijos, ya que las “falencias en los procedimientos relacionados al cuidado del niño dentro de sus primeros meses de vida” debido al desconocimiento de las madres y la pervivencia de prácticas empíricas constituyó un importante factor en la elevada tasa de mortalidad23.
De esta forma, el principio sobre la “particularidad del cuerpo del niño” fundamentó la urgencia de una especialidad médica y espacios para el estudio de los procesos biológicos y patológicos de los niños; la difusión del cuidado de la población infantil bajo nociones modernas y científicas; y la promoción de la lactancia materna metódica. Estos elementos, ayudarían a contrarrestar las prácticas tradicionales, consideradas sin fundamento y desestructuradas. Por otra parte, los servicios de atención médica se multiplicaron gracias al impulso de las distintas sociedades de carácter civil, aunque en un primer momento mantuvieron su condición ambulatoria.
3. Sociabilidades para la protección de la Infancia: 1905-1945
El debate sobre la mortalidad infantil movilizó a la sociedad civil a través del establecimiento de espacios de sociabilidad para promover la protección de la población infantil. Si bien, varios de estos fueron creados por iniciativa de un grupo de profesionales de la medicina, hubo otros que se materializaron de la mano de mujeres de las elites económicas. La primera en constituirse fue la Sociedad Protectora de la Infancia (SPI) en Guayaquil (1905). Un año más tarde, se replicó esta iniciativa en Quito, de la mano de García Drouet. Estas se crearon por iniciativa de un grupo de médicos cuyo objetivo fue “atender a los niños pobres, desde que nacen hasta la edad de doce años inclusive, protegiéndoles y amparándoles en todo cuanto a su salud e higiene se refiere”39. Para este fin, se propuesto establecer uno o dos dispensarios médicos gratuitos como medida urgente. Posteriormente, buscaron diversificar sus servicios con Casas cuna, hospitales y asilos.
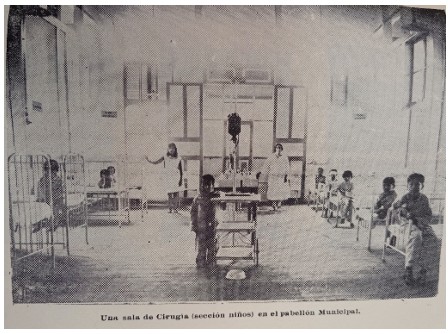
La labor de esta sociedad fue reconocida en 1906, en especial el servicio brindado por el dispensario médico que era beneficioso, pero no suficiente, pues había “enfermitos” que por su grave condición no podían acercarse al dispensario y requerían de atención en un hospital. En este sentido, Carlos García Drouet, en su calidad de decano de la Facultad de Medicina, envió una comunicación al director de la Junta de Beneficencia Municipal, en la que enfatizaba en la necesidad de crear una Clínica Infantil, y que podría establecerse en el primer piso del Hospital Civil. Añadió que considerando que “los niños son los hombres de mañana” merecían “más que todos los individuos ser atendidos con mayor esmero cuando se halle menoscabada su salud”40. Este propósito se materializó en 1928, con el establecimiento del Hospital León Becerra. Los hospitales y dispensarios se centraron especialmente en curar y estudiar las enfermedades que afectaban a la población infantil.
Para la década de 1920, las Sociedades de la Gota de Leche (SGdL) irrumpieron en la escena social, e implementaros dispensarios enfocados en promover del correcto desarrollo de los niños, mediante la promoción de la lactancia materna y la distribución de leche esterilizada. Las SGdL fueron organizadas por un grupo de mujeres pertenecientes a las élites de las principales ciudades. Si bien esta iniciativa es materializada y administrada por las socias de estas entidades, la idea fue planteada por Enrique Gallegos Anda, quien a su regreso de Europa planteó la necesidad de establecimientos de este tipo. [La fundación de dispensarios de Gota de Leche en el país se inserta en una coyuntura caracterizada por el surgimiento de un movimiento internacional interesado en institucionalizar la protección de la infancia. En este sentido, se fundó la organización Save the Children (1919) para la protección de niños afectados por la guerra. Chilig profundiza en estas instituciones en su libro La puericultura en el Ecuador, 1920-1938.]

Tras estos esfuerzos públicos y privados, en 1945 se crearon las Sociedades Ecuatorianas de Pediatría filiales Guayaquil y Quito; la segunda precedida por Carlos Andrade Marín. Es importante mencionar, que este hecho sumado a la publicación de la Revista Pediatría Ecuatoriana contribuyó a legitimar esta disciplina como un saber médico profesional. Pues, visibilizaba la existencia de un grupo de especialistas, su interés por debatir y difundir los avances y observaciones clínicas sobre las enfermedades infantiles. Asimismo, la filial de Quito promovió la inauguración del Hospital de Niños Baca Ortiz, debido a la cercanía del vencimiento del plazo establecido por el legado filantrópico41.
Los congresos médicos fueron otro espacio de socialización sobre patología infantil. En efecto, en el III Congreso Médico ecuatoriano de 1942, uno de los temas oficiales a discutirse en el evento fue la Pediatría, con énfasis en los procesos pulmonares y gastrointestinales de los niños, así como la dietética en la denominada primera infancia Esto es decidor, pues como se ha mencionado a lo largo del texto, las principales causas de morbimortalidad de la población infantil estaba asociada enfermedades respiratorias e infecciones intestinales, constituyéndose una preocupación importante de los especialistas. Paralelamente, en las secciones de Asistencia social, así como en la de Biología y Antropología, se discutía sobre la asistencia al niño abandonado, el crecimiento y desarrollo físico del niño y el adolescente. En efecto, se destacan los trabajos presentados por: Estuardo Prado “La dietética del lactante en Quito”; José María Estrada Coello “Tratamiento del pie bot varus equino congénito”, estudio realizado en el Hospital del niño “León Becerra”; Juan Pablo Sanz “Trabajos realizados por la Oficina de Higiene Escolar”; M. A. Toral “La infección tuberculosa en los escolares en el Ecuador”; Eduardo Batallas, “La talla total de los escolares ecuatorianos”.
En este punto es preciso señalar que, en la década de 1940, se produjeron importantes discusiones sobre la protección de la infancia como una parte de la labor de impulsada por los especialistas en Pediatría. En este sentido, Andrade Marín mencionaba que la enseñanza de las nociones de higiene, en instituciones escolares y de asistencia médica-social, no era suficiente, pues de nada servían los estudios para determinar las causas de enfermad u posibles soluciones, si los Estados no mostraban un compromiso para el fortalecimiento de un sistema de salud pública y seguridad social. Esto lo expresó en su informe como delegado ecuatoriano al VIII Congreso Panamericana del Niño (1942), en donde, además expuso la necesidad de repensar la protección de la infancia en momentos de conflicto bélico, refiriéndose a los eventos recientes: la Segunda Guerra Mundial y la invasión peruana al Ecuador. Ante estos hechos, señaló que era responsabilidad de los Estados precautelar la vida de los niños y jóvenes afectados por dichos eventos. Asimismo, apelaba a la Declaración de Ginebra de 1934, documento en el cual se establecía que los miembros de las Asamblea de Naciones se comprometían a reconocer cinco derechos específicos para los niños, en el cual la defensa de su vida era primordial42.
De cierta forma, estas observaciones hicieron eco en 1945, año en el que por primera vez la Constitución de la República, incluyó la “defensa de la salud física, mental y moral de la infancia” en el art.142. Además, estableció “la obligación del poder público de procurar la disminución de la mortalidad infantil”, en el art. 150 43.
5 La condición particular del cuerpo del niño y la importancia de la lactancia materna constituyeron las bases para la construcción del binomio discursivo “madre-hijo” presente en los escritos médicos, a través del cual, se visibilizó: 1) una nueva sensibilidad hacia los hijos, 2) el ejercicio de la lactancia materna como parte constitutiva del ser mujer-madre, 3) la necesidad de proteger a la madre como principal encargada de la reproducción de los futuros ciudadanos.Conclusiones
A manera de conclusión, profundizar en el proceso de profesionalización de la pediatría en el Ecuador permite entrever la forma en que se afronta el problema de la mortalidad y protección infantil desde el punto de vista médico-científico. Empero, está discusión no fue exclusiva de los espacios académicos, pues se activaron iniciativas civiles que buscaron contribuir de forma práctica a reducir los índices de mortandad y enfermedad en los niños. Asimismo, denota el surgimiento de imaginarios sociales y culturales sobre el cuerpo del niño, que también operan en el cuerpo femenino. Sin embargo, este texto no profundiza en este último aspecto.
Ahora bien, este proceso responde a dos factores: 1) las transformaciones impulsadas por el Estado, a partir de la irrupción de las reformas liberales en el campo de la salud y la asistencia pública; 2) la mortalidad infantil como una problemática social de interés político, social y científico. Estos elementos dieron paso al establecimiento de espacios de sociabilidad inspirados en un discurso de protección a la infancia, donde se discutió sobre el papel del niño en la sociedad moderna, e impulsó la proliferación de instituciones especializadas en la atención médica para este sector de la población.
Los dispensarios de niños y hospitales infantiles constituyeron espacios importantes para la profesionalización de la pediatría en el país, pues contribuyó a que los médicos, internos y estudiantes profundizarán en su interés por la medicina infantil como una especialidad independiente de la Clínica Interna. Sin embargo, fue la creación de las filiales de Guayaquil y Quito de la Sociedad Ecuatoriana de Pediatría, y su órgano de difusión un momento decisivo para la legitimación de esta disciplina como un saber médico especializado y profesional. Además, se constituyeron espacios para la investigación de las enfermedades infantiles, de su etiología y tratamiento; y la aplicación de las innovaciones médicas traídas por el personal especializado en el extranjero a su regreso. Estos conocimientos y observaciones fueron, en un primer momento, replicados sin un cuestionamiento de la realidad social local, hecho que si contribuyó a disminuir las cifras de morbi-mortalidad infantil pero no a erradicarla. A partir de la década de 1920, se buscará aplicar las innovaciones médico-científicas, tomando en cuenta la particularidad del Ecuador, con miras a construir una medicina nacional44.
Por otra parte, el estudio de la pediatría en clave histórica ilumina sobre la forma en la que se transforman los discursos, en función de las coyunturas, y vislumbra a la práctica médica en constante cambio y adaptación, conectada con la sociedad, la economía y la política. En este sentido, contribuyó a redefinir los imaginarios sobre la infancia, pues esta disciplina encuentra su fundamento en la particularidad del cuerpo del niño, es decir, cimenta sus bases en la defensa de que no se trata de un adulto pequeño. Razón por la cual requiere de cuidados específicos. Asimismo, establece categorizaciones en función de su desarrollo biológico, pues hasta ese momento la clasificación de la infancia se realizaba en relación con la condición de escolaridad de los niños. Así, la medicina infantil determina tres periodos importantes de la vida del niño: la primera o pequeña infancia, asociada con la etapa de lactancia (de 0 a 2 años); la segunda o mediana infancia (3 a 6 años), y la tercera o grande infancia (7-14)45.
Finalmente, es necesario señalar que esta investigación al ser un primer acercamiento y por la extensión, ha dejado por fuera varias aristas de análisis, por ejemplo: profundizar en el proceso de institucionalización de la enseñanza de la pediatría en el espacio universitario. Así como surgen varias preguntas: ¿Cuáles son las tensiones y limites que enfrentan las distintas instituciones en este camino por introducir las innovaciones científicas? ¿De qué forma contribuye el discurso de género a construir la práctica pediátrica? En fin, es un campo por explorar aún.
Contribución de los autores: Autor único: investigación, sistematización, redacción y edición.
Finaciamiento: Sin financiamiento.
Archivos
Archivo del Museo Nacional de Medicina “Eduardo Estrella” (AMNM)
Biblioteca Nacional del Ecuador “Eugenio Espejo” (BNE)
Biblioteca Ecuatoriana Aurelio Espinoza Polit (BEAEP)
Biblioteca Ministerio de Cultura y Patrimonio (BMCYP)